简要:系统性红斑狼疮 (SLE) 是一种影响多个器官和组织的自身免疫性疾病。间充质干细胞 (MSC) 被认为是自身免疫性疾病和血液病治疗的良好来源。
本综述将总结间充质干细胞治疗系统性红斑狼疮的疗效、安全性和机制。间充质干细胞疗法可以降低SLE患者的抗dsDNA、抗核抗原 (ANA)、蛋白尿和血清肌酐。在SLE动物模型中,间充质干细胞治疗还表明它可以减少抗dsDNA、ANA、蛋白尿和血清肌酐并改善肾脏病理。SLE患者在干细胞治疗后没有出现严重不良事件、治疗相关死亡率或肿瘤相关事件。间充质干细胞可以抑制炎症因子,如MCP-1和HMGB-1,抑制炎症相关的信号通路,如NF-κB、JAK/STAT 和 Akt/GSK3 β信号通路,减轻SLE的病变。

简介
系统性红斑狼疮 (SLE) 是一种自身免疫性疾病,其特征是抗体过度表达和炎症反应激活,通常会影响皮肤、关节、肾脏和中枢神经系统,并可能导致残疾和死亡。SLE是5至64岁女性死亡的前20大主要原因之一。系统性红斑狼疮在黑人女性中的患病率是白人女性的四倍,非洲裔患者往往发病较早且死亡率较高。SLE的常规疗法包括类固醇和/或免疫抑制药物治疗。然而,常规治疗仅对轻度SLE患者有效,且药物长期使用有明显的副作用,如感染、胃肠道综合征、带状疱疹或水痘等。由于SLE的高复发率和低存活率,近年来研究了新的治疗方法并取得了一些进展。
间充质干细胞(MSC)移植被认为是治疗系统性红斑狼疮的一种新方法,临床研究和动物实验已取得令人鼓舞的成果。MSC的来源丰富,例如骨髓、人脐带和脂肪组织。MSC具有调节免疫系统和控制炎症的潜力。MSC治疗可减轻肾小球和肾间质的病变,改善肾功能,不良反应少。MSCs可以调节炎症微环境并影响 SLE患者和狼疮小鼠信号通路的异常激活。它们还调节 T 淋巴细胞增殖和分化。因此,MSC治疗是SLE患者的潜在治疗方法。本综述基于临床前和临床研究,关注间充质干细胞治疗系统性红斑狼疮的有效性和安全性,并进一步讨论涉及淋巴细胞、细胞因子和信号通路的免疫调节功能。
间充质干细胞治疗系统性红斑狼疮的疗效:临床前模型
近年来在动物实验中评估了MSC疗法的疗效(表1)。
刘等人发现人胎盘来源的MSC治疗可以改善肾功能并降低MRL/lpr小鼠的蛋白尿水平。此外,与用生理盐水处理的对照组相比,MSC组的抗双链DNA(抗 dsDNA)抗体水平降低。与对照组相比,在MSC组中观察到沉积在肾小球中的免疫复合物免疫球蛋白G (IgG) 明显减少。因此,肾破坏得到减轻,肾小球肿胀和淋巴细胞浸润略低于MSC治疗前。肾小球中电子致密物质的沉积也减少了。


干细胞治疗系统性红斑狼疮的临床疗效和安全性
干细胞治疗系统性红斑狼疮的临床疗效
近年来,间充质干细胞被初步应用于SLE的治疗。各种临床研究表明,MSC疗法对于这种特定的免疫疾病具有令人鼓舞的潜力。
巴巴多等人静脉注射了三名SLE患者的MSCs(150万个MSCs/kg),发现与基线相比,MSC治疗后1个月蛋白尿水平降低到0.6g/24h以下。在整个研究过程中,两名患者的血清肌酐 (Cr) 水平也有所下降,而第三名患者的血清肌酐水平正常。
冷等在一项为期10年的随访研究中评估了MSC治疗的疗效,该研究招募了24名患有严重SLE的中国患者。所有患者均接受大剂量免疫抑制治疗与自体外周血干细胞移植相结合的治疗。一半以上的患者完成了10年的随访,中位蛋白尿水平从治疗前的4.00g/24h下降到移植后5年的0.00g/24h,并一直维持到10年末-年随访。
梁等评估了15名接受MSC治疗(骨髓间充质干细胞 (BMMSCs))的难治性SLE患者的血清指标和肾功能。后续研究表明,15名患者中有11名患者的血清抗dsDNA抗体水平在移植后1个月和3个月均降至基线以下。除一名患者外,几乎所有患者的24小时蛋白尿在1周时显着下降2538.0±382.3±至1430.7±306.3mg并在1、3、6和12个月的随访中进一步持续下降。
另一项短期临床研究也显示 SLE 患者的肾功能恢复,在12至18个月的随访中24小时尿蛋白和血清肌酐均下降。
一个案例报告了一名难治性SLE患者,患有关节炎、皮肤血管炎和抗dsDNA抗体滴度高等多种并发症,接受了高剂量免疫抑制药物和干细胞移植治疗。移植后9个月随访时血清Cr和蛋白尿降低,抗dsDNA滴度降至检测不到的水平。
另有一些病例报告也显示,难治性SLE患者经常规免疫抑制剂和糖皮质激素治疗无效,病情稳步下降。在进行干细胞移植治疗后,他们的抗双链DNA和血清抗核抗体下降。结果还表明Cr和Cr清除率也变得正常。
干细胞治疗系统性红斑狼疮的安全性
干细胞治疗的安全性十分重要,是临床应用的必要前提。MSC临床应用的安全性仍然是最受关注的问题。近年来,间充质干细胞被用于治疗肝病、糖尿病和特发性帕金森病,在大多数临床试验中均未发现明显的不良反应。与常规治疗(类固醇和/或免疫抑制药物)相比,SLE的干细胞疗法副作用更小。根据一些后续研究和病例报告的数据,没有出现严重不良事件、治疗相关死亡率,或SLE患者干细胞治疗后的肿瘤相关事件。
在一项纳入81名难治性SLE患者的长期随访研究中,接受MSC治疗的患者发生了11起感染事件。MSC输注后的直接不良事件是轻微的,包括头晕和短时间内消失的温暖感。迟发的不良事件主要是随访期间的细菌和病毒感染,大多数已解决。
间充质干细胞对系统性红斑狼疮中MSCs炎症因子和潜在信号通路的影响
间充质干细胞疗法被认为是治疗系统性红斑狼疮等自身免疫性疾病的合适方法,因为间充质干细胞仅在炎症环境中表现出免疫抑制潜力。MSC在SLE中促进抗炎作用并抑制促炎进展,并调节炎症反应的失衡。单核细胞趋化蛋白 1 (MCP-1) 和高迁移率族框染色体蛋白 1 (HMGB-1) 是促炎细胞因子,与SLE的肾脏发病机制相关。MSCs可以减少 MCP-1 和 HMGB-1 mRNA 的过度表达,降低这两种促炎细胞因子的血清和尿液水平,从而延缓肾脏损害。
许多研究表明,MSCs可以上调Treg细胞以调节过度的自身免疫。此外,MSCs通过分泌可溶性人类白细胞抗原-G (sHLA-G) 来增加SLE患者的Treg细胞,sHLA-G是一种参与免疫抑制的非经典HLAI类分子(图1)。
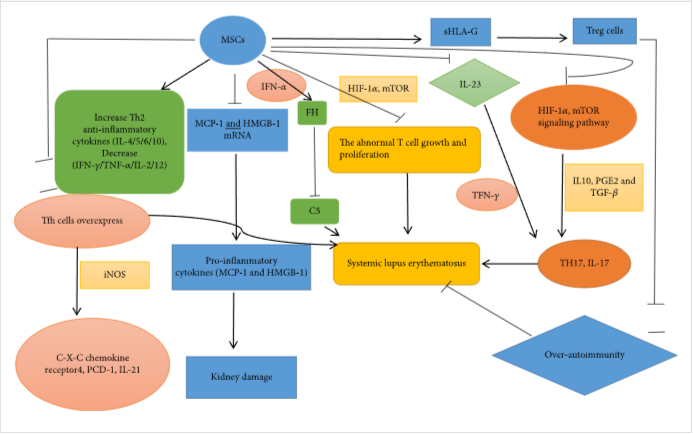
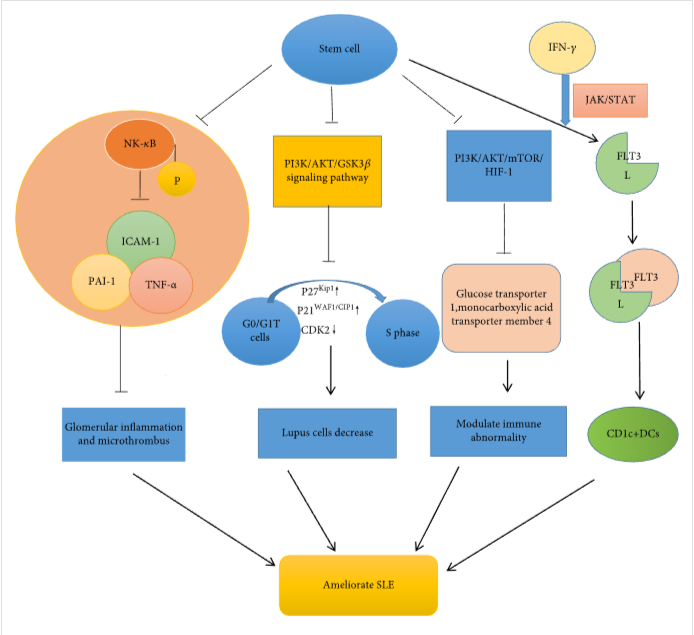
SLE 的干细胞疗法与信号通路相关,例如NF-κB、STAT和 Akt/GSK3 β信号通路,这些信号通路与下游炎症介质的合成有关以及T细胞的调节,包括Th1、Th2、Treg和Tfh细胞。
大剂量间充质干细胞移植可通过Akt/ GSK3β信号通路抑制狼疮T细胞的活化,进一步调节免疫紊乱,改善SLE异常。
结论
近年来,干细胞移植治疗已被研究作为自身免疫性疾病的替代疗法。传统疗法对难治性系统性红斑狼疮患者疗效甚微,且药物毒性会蓄积,并引起药物并发症。干细胞疗法可降低血清自身抗体(抗 dsDNA,ANA)、蛋白尿和Cr的水平,改善狼疮肾脏病理学并减少SLE患者以及动物模型的炎症反应。
系统性红斑狼疮患者在干细胞治疗后没有出现严重不良事件、治疗相关死亡率或肿瘤相关事件。MSCs可以抑制MCP-1和HMGB-1等炎症因子,并抑制NF-κB、JAK/STAT和Akt/GSK3β的激活减轻SLE病变的信号通路。除了上述研究外,未来还需要研究不同类型干细胞的不同作用。




 浙公网安备 33010202002429号
浙公网安备 33010202002429号 官方微信公众号
官方微信公众号