介绍
脊髓损伤 (SCI) 是一种毁灭性损伤,是患者和医疗保健系统广泛心理和经济负担的来源。据估计,SCI仅在美国就影响了超过100万人,每年大约有17,000例新病例。目前的治疗方法包括脊柱减压手术、痉挛治疗和康复治疗。尽管临床管理取得了一些进步,改善了患者的生活质量,但SCI的恢复非常有限,寻找麻痹的替代疗法仍然是重中之重。
时间敏感且复杂的病理生理学使得研究SCI的治疗靶标变得特别困难。在最初的机械损伤之后,会发生一系列使患者病情恶化的继发性事件。炎症反应、神经胶质细胞增生、抑制环境的形成和疤痕形成会阻碍轴突再生并限制许多治疗干预的潜力(图1)。
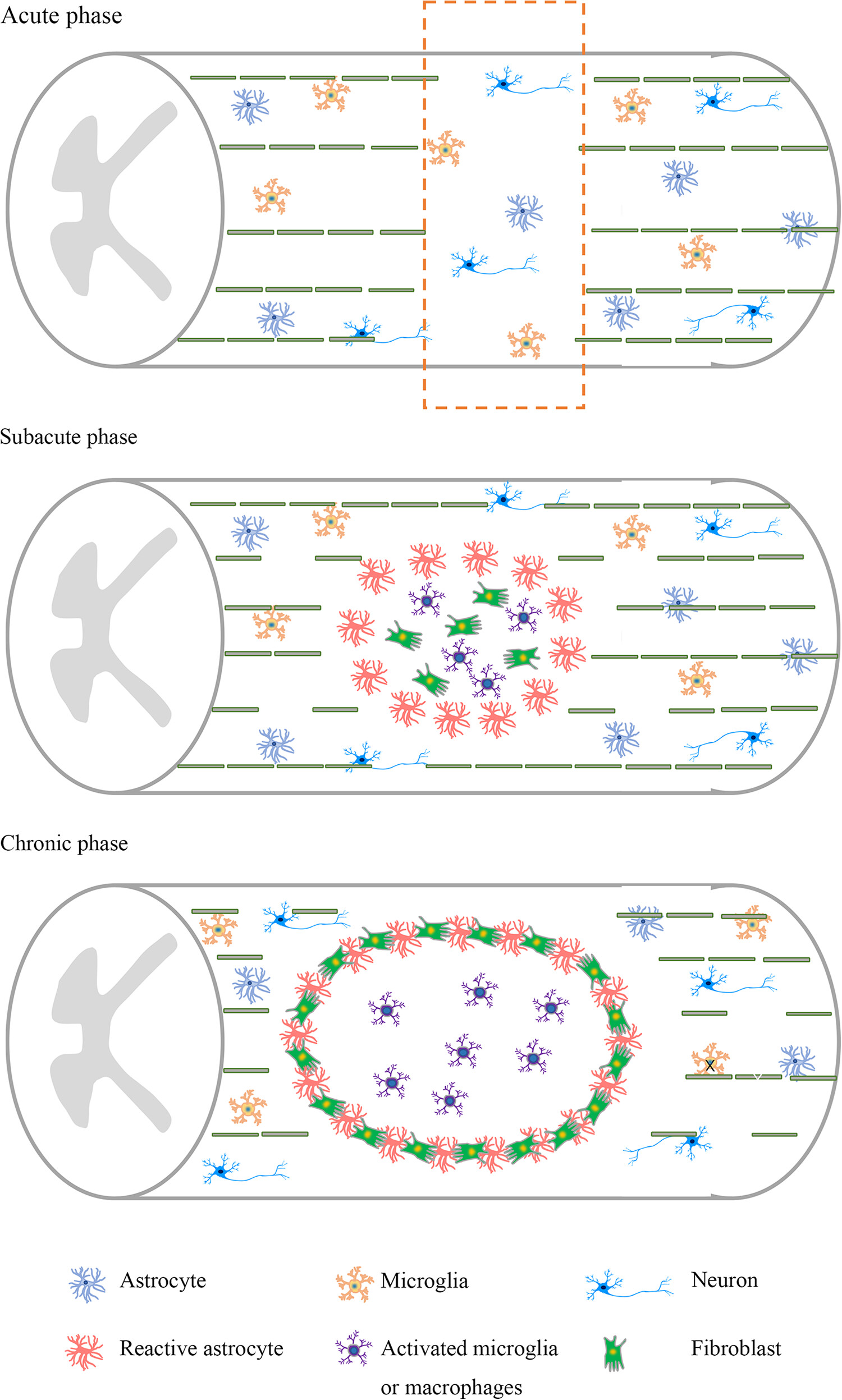
神经元凋亡和轴突损伤在急性期很常见。在亚急性期,神经元、轴突和髓磷脂大量丢失。活化的星形胶质细胞、活化的小胶质细胞和巨噬细胞在损伤部位聚集。慢性期进一步形成胶质瘢痕和损伤腔,形成抑制性微环境。
干细胞疗法在脊髓损伤中表现出神经保护和神经再生潜力,具有不同的目标和对刺激的反应,例如调节炎症反应、提供营养支持和提高可塑性。通过这些过度潜在的机制,来自不同组织来源的各种细胞,包括骨髓间充质干细胞(BM-MSCs)、脐带间充质干细胞(U-MSCs)、脂肪来源的间充质干细胞(AD-MSCs)、神经干细胞(NSCs)、神经祖细胞 (NPCs)、胚胎干细胞 (ESCs)、诱导多能干细胞 (iPSCs) 和细胞外囊泡 (EVs)。以往的综述讨论了脊髓损伤的细胞治疗,但缺乏系统的阐述,如这些细胞的原始功能、修饰细胞的功能、联合治疗的效果等。(表1)。
| 细胞类型 | 效果 |
|---|---|
| 骨髓间充质干细胞 | 分泌神经营养因子 促进轴突再生 降低星形胶质细胞疤痕密度 减少炎症反应 减少BSCB渗漏 调节自噬 减轻神经性疼痛 改善膀胱顺应性 |
| 间充质干细胞 | 保护神经元 抑制神经胶质瘢痕 减少反应性星形胶质细胞 减轻脊髓缺血损害 减轻异常性疼痛和痛觉过敏 改善肌肉紧张、膀胱功能和尿液控制 改善SSEP 减轻神经性疼痛 |
| AD间充质干细胞 | 保护神经元 促进细胞存活和组织修复 抑制免疫活性 分泌抗炎因子 激活血管生成 减少空腔形成 改善感觉和运动功能 改善勃起功能障碍 |
| NSC和NPC | 增加神经保护性细胞因子 改善细胞增殖 增加髓鞘形成 调节炎症反应 促进呼吸恢复 |
| 胚胎干细胞 | 促进星形胶质细胞增生 使轴突能够通过CSPG 支持结节结构 减轻神经性疼痛 |
| iPS细胞 | 改善神经营养因子分泌 促进轴突萌芽 抑制脱髓鞘 促进突触形成 抑制胶质瘢痕 缩小病灶大小 改善呼吸功能 |
| 源自干细胞的EV | 调节轴突再生 保护细胞免于凋亡 抑制星形胶质细胞的活化 抑制炎症 减少损伤大小 保护BSCB的完整性 |
干细胞移植治疗脊髓损伤的策略
骨髓间充质干细胞
BM-MSCs是部分分化的祖细胞,存在于成人骨髓中并支持持续的造血和骨再生。这些细胞最初被认为是多能的,具有分化成神经元和神经胶质细胞的能力。
早期体内研究表明,将BM-MSC引入脊髓挫伤大鼠的损伤部位导致星形胶质细胞和神经元前体组织束的形成。将BM-MSC引入损伤部位可减少炎症反应和星形胶质细胞瘢痕形成密度,和血脊髓屏障 (BSCB) 渗漏 ; 调制星形胶质细胞增生;减轻神经性疼痛;并改善后肢运动的功能恢复,这可能涉及基质金属蛋白酶 (MMP) 2/STAT3通路。来自MSCs的条件培养基对SCI具有治疗作用。
骨髓间充质干细胞移植治疗脊髓损伤的临床试验
BM-MSC治疗颈椎SCI患者的纵向研究扩展了自体BM-MSC并通过硬膜内注射引入了这些细胞。移植后6个月,10名候选人中的6名观察到上肢运动功能和磁共振成像 (MRI) 图像有所改善。6名完全SCI患者接受了自体MSC和SC治疗,结果显示美国脊髓损伤协会 (ASIA) 分级、膀胱顺应性和轴突再生得到改善。同样,一名慢性SCI患者接受了间充质干细胞治疗,神经功能和行走能力得到改善。
总体而言,BM-MSC治疗通过改善损伤部位的微环境、增强营养支持、调节炎症反应和减轻BSCB渗漏,有利于SCI的恢复。患者通过接受自体细胞移植避免免疫反应。因此,BM-MSCs由于其降低的免疫原性和提高的可用性而具有巨大的SCI治疗潜力。然而,单细胞类型的治疗效果、归巢能力、存活和增殖是有限的。进一步的研究应该集中在这些方面和联合治疗以提高BM-MSCs的疗效。
脐带间充质干细胞
最近的研究调查了从脐带和脂肪组织中分离出的MSCs。研究表明,脐带间充质干细胞保护神经元免于凋亡,通过调节MMP2抑制神经胶质瘢痕的形成,减轻脊髓的缺血损害,减少反应性星形胶质细胞,在动物实验中改善运动功能,并减轻脊髓损伤后的异常性疼痛和痛觉过敏。与BM-MSC相比,脐带间充质干细胞对神经元的宽动态范围表现出更好的效果。
Park及其同事发现移植的脐带间充质干细胞在SCI后1周表现出比12小时和2周更好的效果,这表明治疗SCI的潜在时间点。
脐带间充质干细胞移植治疗脊髓损伤的临床试验
U-MSCs在注射到压缩性骨折患者的脊髓蛛网膜下腔、硬膜内或硬膜外间隙后,改善了下肢的运动功能并扩张了萎缩的脊髓。U-MSC移植后,10例胸腰椎SCI患者中有7例在运动、肌张力、膀胱功能和尿控制方面与仅接受康复治疗的患者相比有明显改善。1例2年完全性颈椎SCI患者体感诱发电位(SSEP)及神经病理性疼痛临床表现在U-MSC移植1年后明显改善和减轻,SSEP反映有髓大纤维的生理功能。U-MSCs很容易获得,因为脐带通常被丢弃。U-MSCs是从脐带血、血管周围区域和脐带静脉内皮下获得的,没有伦理问题,这些细胞通过不同的机制有利于SCI的恢复。需要进一步的努力来全面评估UC-MSC移植的有效性。
脂肪来源的间充质干细胞
AD-MSC移植在慢性和急性SCI中显示出令人满意的效果。AD-MSCs的静脉内给药可激活血管生成并上调ERK和Akt,从而改善后肢运动功能。AD-MSC还通过增加β3-微管蛋白、BDNF和睫状神经营养因子 (CNTF) 的表达来促进细胞存活和组织修复。除了直接作用外,人脂肪来源的干细胞转分化为神经元/运动神经元样细胞,从而减少空腔的形成并通过抑制星形胶质细胞再激活和抗炎因子的分泌来抑制免疫活性。
脂肪来源的间充质干细胞移植治疗脊髓损伤的临床试验
一项研究调查了AD-MSCs自体移植对14名接受鞘内移植的脊髓损伤患者的影响。ASIA感觉和运动评分以及电生理学评估(包括 MRI 和肌电图)用于确定效果。干预后,10名患者的感觉有所改善,但使用MRI显示的病变大小保持稳定。接受AD-MSC治疗的患者均未发生严重不良事件。在临床转化之前应阐明一些障碍,例如细胞生成的标准方案、细胞特征和潜在机制的明确披露,以及应使用更接近人类的大型实验动物。
神经干细胞和神经祖细胞
NSC和NPC是多能细胞,分离自脑室和海马的脑室下区以及脊髓中央管的室管膜区。这些细胞能够分化成特定的神经元或神经胶质细胞,增强髓鞘再生并提供营养支持,这使得它们适用于SCI中的细胞移植治疗。NPC主要分化为少突胶质细胞,增加髓鞘形成,并改善后肢功能。一项研究还表明,从脑室下区获得的NPC移植可促进SCI后的呼吸恢复,而这对分化不起作用。NPC移植增加了NGF、CNTF、BDNF、IGF-1和 GDNF的表达,这有利于SCI恢复。NPC还通过抑制反应性巨噬细胞和T细胞以及神经保护性细胞因子的分泌来调节炎症反应。
胚胎干细胞
胚胎干细胞是多能干细胞,能够在体内分化成新的细胞类型。ESC分化为神经元和神经胶质细胞,以替代 SCI中的无功能细胞或组织。然而,由于致瘤性的风险,它们的未分化形式很少使用。先前的研究表明,ESC移植对SCI恢复有效。ESC可促进神经元存活和神经突发芽,具有治疗SCI的潜力。
2014年的一项临床研究表明,人ESC衍生的少突胶质细胞祖细胞移植对SCI患者是安全的。2016年的另外两项研究表明,脊髓损伤患者在接受人类胚胎干细胞干预后身体功能得到恢复,并且没有出现严重的并发症。
诱导多能干细胞
由于胚胎干细胞的起源,人们对胚胎干细胞存在重大争议。iPSC与ESC具有相同的多能特性,可能会解决这个问题。iPSC由重新编程的体细胞产生,这些体细胞与可接近的组织分离,例如自体皮肤,这避免了伦理问题,允许自体细胞移植,并防止排斥反应。
一份病例报告表明,从一名健康的86岁男性获得的iPSC衍生的NSC分化为神经元和神经胶质细胞,并且轴突在细胞移植后延伸很长的距离并形成突触。
挑战与展望
干细胞在 SCI 细胞治疗中具有神经再生和神经保护作用。SCI中基于细胞的疗法在功能恢复方面具有不同的机制,例如免疫调节、细胞替代营养和支架支持。然而,干细胞疗法存在特殊的安全问题。
首先,临床前研究中经常讨论与细胞疗法相关的免疫毒性、免疫原性和致瘤性。
其次,有限的细胞存活和有限的整合是以往研究中的常见障碍,实验设计不同,包括细胞数量、治疗时间和移植策略。
三是要保证干细胞的遗传稳定性、世代一致性和储存安全。干细胞移植的质量和可重复性对临床转化至关重要。细胞起源和生长条件的微小差异可能会对结果产生重大影响。
第四,应进一步研究作用机制和生物学特性,以指导临床应用。
最后,样本量小、监督有限和质量差是大多数注册临床试验的共同问题,阻碍了干细胞疗法的发展。由于损伤类型和程度的异质性、治疗的特定时间以及移植细胞的不同数量,标准方案很难确定。
结论
尽管细胞疗法为脊髓损伤治疗提供了重要希望,但临床转化仍存在许多障碍。这些障碍包括合适的细胞类型和来源、细胞存活率、干细胞的质量和可重复性以及最佳移植剂量和时机。实验动物与人存在内源性差异,临床转化前还需完成大量工作。每种类型的干细胞都有独特的好处。以往的研究已经着眼于如何增强干细胞的功效,并取得了积极的成果。未来的治疗可能会使用各种新策略来解决SCI的问题。




 浙公网安备 33010202002429号
浙公网安备 33010202002429号 官方微信公众号
官方微信公众号