阿拉伯海湾大学研究表明,间充质干细胞疗法能降低空腹血糖、HbAc1水平,并使C肽水平正常,为“摆脱胰岛素”开辟新道路。

治疗糖尿病的胰岛素虽然被视为能展现现代医学神奇力量的药物,但它仍然算不上完美。
使用胰岛素虽然有效,但随之而来的是高昂的费用以及一系列潜在的副作用,比如低血糖、动脉硬化和感染问题,还可能会产生对胰岛素的抗体。近年来,随着再生医学的快速发展,干细胞疗法被视为一种可能替代胰岛素的新方法。
来自阿拉伯海湾大学的再生医学研究人员最近发表的一篇名为The Safety and Efficacy of Mesenchymal Stem Cells in the Treatment of Type 2 Diabetes- A Literature Review的综述文章中提到,他们分析了58项研究中的间充质干细胞(MSC)用于治疗2型糖尿病的数据,涉及总共262位患者的治疗效果。
论文:间充质干细胞治疗2型糖尿病的安全性和有效性
研究结果显示,在接受干细胞治疗后,患者的平均空腹血糖和HbAc1指标显著改善,C肽水平也逐渐恢复正常。此外,一年的追踪观察期间,患者对胰岛素的需求有所减少。这证明了干细胞治疗在控制糖尿病方面具备极大的可能性,为广大糖尿病患者提供了新的治疗选择。

1、262名患者证明干细胞疗法能有效改善2型糖尿病
根据2021年的数据,全球已有超过5亿糖尿病患者,其中绝大多数患有2型糖尿病。
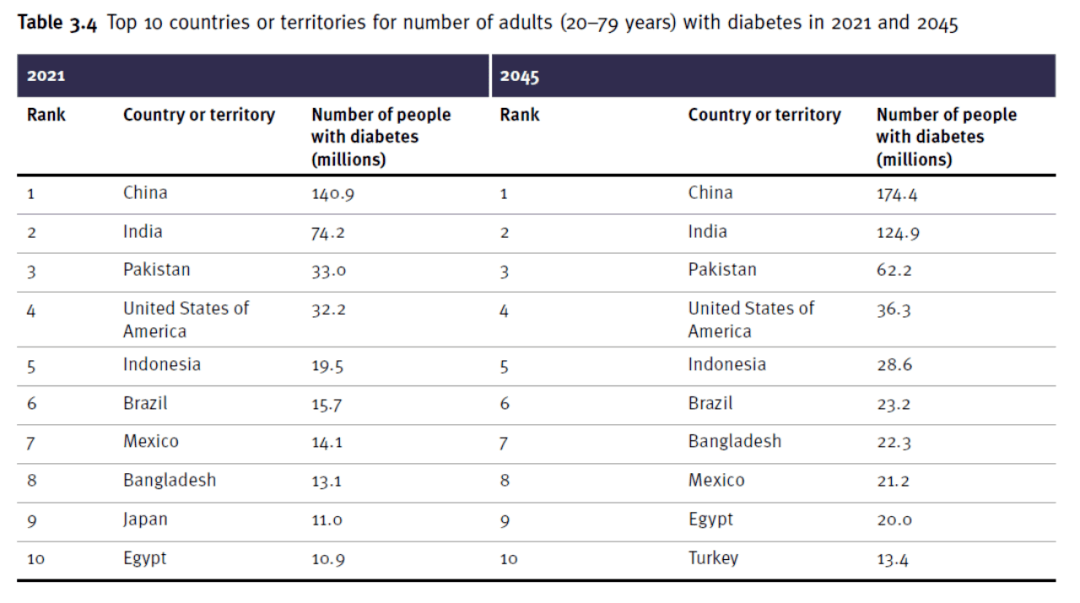
2021年和2045年成人糖尿病患者人数排名前10位的国家或地区
糖尿病如果未能得到有效控制,可能会引发一系列严重的长期并发症,包括心脏缺血、中风、慢性肾病和糖尿病性视网膜病变等。因此,对于糖尿病患者而言,维持血糖控制是一项终生任务。通常,患者需要调整生活习惯和饮食,服用口服降糖药物如利拉鲁肽或索马鲁肽,并可能需要进行胰岛素注射。
很明显,传统的胰岛素治疗方式存在多种限制。而干细胞疗法,尤其是利用其低免疫原性、分泌关键生长因子等特性的间充质干细胞(MSC),为治疗研究提供了新的希望。
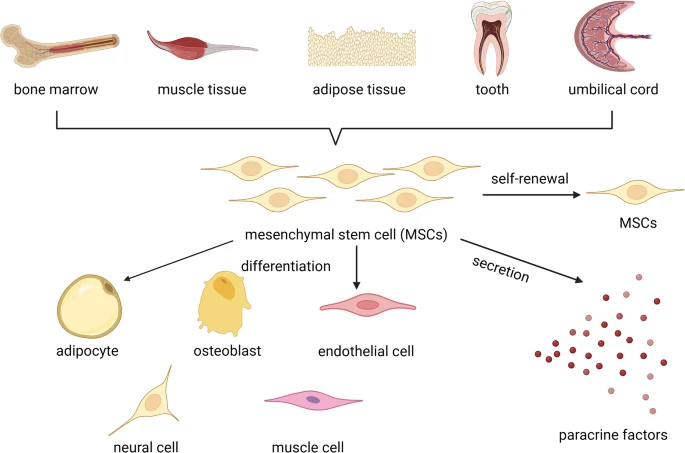
研究团队审查了从2011年至2021年间的临床试验资料,最终从70个研究中筛选出6个符合条件的研究,涉及总共262名患者。这些患者均接受了3至4次传代扩增的自体间充质干细胞治疗,并记录了治疗前后的胰岛素依赖性及空腹血糖、HbAc1和C肽水平的变化情况。
1. 空腹血糖水平:这一指标通常用来衡量基础胰岛素分泌功能,是诊断糖尿病的常用检测指标;
2. HbAc1水平:该指标能反映过去2至3个月的平均血糖水平;
3. C肽水平:此指标可反映体内胰岛素生成情况,不会受到血清中的胰岛素抗体或外源胰岛素的影响,适用于检测胰岛β细胞功能、糖尿病类型诊断、低血糖的鉴别诊断等。
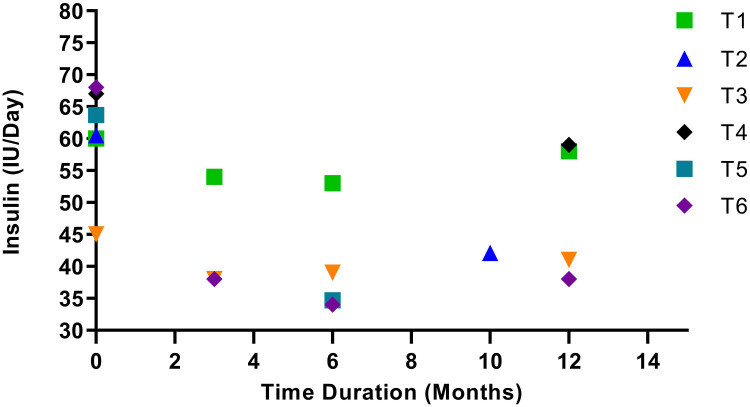
研究结果表明,间充质干细胞(MSC)治疗在大多数案例中可以作为一种长期的解决方案。在12个月的随访期内,MSC治疗能显著减少患者对胰岛素的依赖,并将空腹血糖水平降至3.9至5.5 mmol/L的正常范围内,平均下降幅度达到45%。
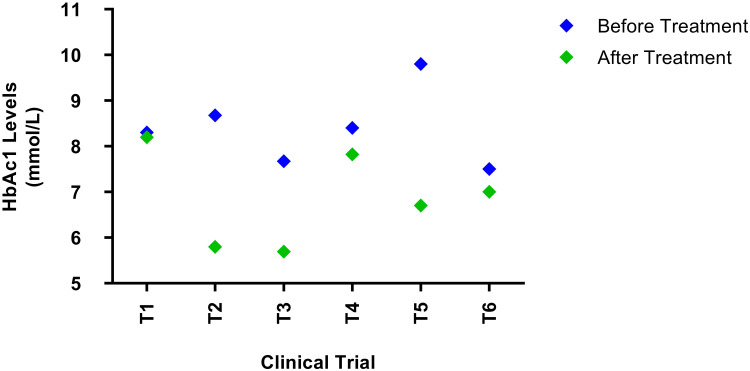
关于HbAc1水平,所有研究均显示,在3个月的随访期内HbAc1水平显著下降,并在随后的12个月随访期间进一步降低,平均下降率为32%。
至于C肽水平,虽然2型糖尿病患者的C肽水平通常呈上升趋势,但在病程进展到一定阶段后也可能出现下降。在接受治疗12个月后,不同研究中患者的C肽水平趋于正常化,其中2项研究显示C肽水平下降了38%,而在4项试验中观察到C肽水平上升了36%。
在此期间,所有参与的受试者都未出现任何严重的不良反应。因此,综合考虑,间充质干细胞(MSC)在糖尿病治疗领域展现出极大的潜力,使得完全不依赖胰岛素的治疗方案不再是遥不可及的梦想,而是在广泛研究的支持下,逐渐成为可能实现的未来。
2、干细胞疗法同样能显著改善糖尿病并发症
根据国际糖尿病联盟的估计,每年大约有670万人死于糖尿病及其相关并发症,而不仅仅是糖尿病本身。
这些并发症中,血管问题尤其严重,它们是糖尿病导致的主要死亡原因,包括心血管疾病、糖尿病肾病、糖尿病足等。
在应对这些挑战时,间充质干细胞凭借其旁分泌作用再次成为研究焦点。研究显示,干细胞在体内能分泌多种生物活性因子,这不仅包括能修复内皮细胞、促进血管生成的因子如碱性成纤维细胞生长因子(bFGF)、血管内皮生长因子(VEGF)和血管生成素等,还包括血管紧张素转换酶-2。后者的产物Ang1-7与相关受体结合,可以发挥血管舒张、抗氧化和抗炎的作用。
此外,这些旁分泌因子还能提高周围细胞的存活率,并通过从骨髓中招募新的干细胞或诱导现有的毛细血管增生,进一步增加血管生成。
这一系列功能为利用MSC治疗糖尿病相关的血管并发症提供了科学基础,Stem Cell Research & Therapy(影响因子:6.832)上发表的一项研究指出,MSC能通过MAPK/ERK信号传导的旁分泌机制,保护和改善高糖环境下诱发的细胞损伤,促进人体内皮细胞的活力、伤口愈合、细胞迁移和血管生成,这是糖尿病血管并发症临床治疗的一种前瞻性策略。
在实际案例中,研究人员已通过使用源自脂肪组织的间充质血管成分细胞(含有高浓度的内皮祖细胞及MSCs)治疗了63名慢性糖尿病足患者。研究结果表明,有80%的患者伤口愈合率达到了100%。这项研究进一步证明,MSC疗法不仅能促进组织新生,覆盖肌腱,并使其高度与周围健康软组织相同,还能显著改善足部的血液供应,这对治疗足溃疡至关重要。
在我国,科学家们还用MSCs治疗了17名糖尿病视网膜病变患者,通过治疗后视力功能的评估,发现这些患者的黄斑水肿及视网膜血管的渗漏均得到了显著改善。

通过一系列研究,MSC疗法不仅显示出其帮助患者摆脱对胰岛素的依赖的潜力,也在处理糖尿病的危险并发症方面显著有效。我们期待随着全球研究人员的共同努力,数以万计的糖尿病患者将有更多的治疗选择,得以摆脱长期控制血糖的噩梦。
一个世纪前,胰岛素的发现曾把糖尿病患者从死亡边缘拉回生命线。如今,细胞疗法再次为糖尿病及其并发症提供新的治疗希望。尽管道路充满挑战,科学家们绝不会停止探索。毕竟,医学治疗的终极目标从未是暂时缓解,而是实现彻底治愈。
参考文献:
[1] The Safety and Efficacy of Mesenchymal Stem Cells in the Treatment of Type 2 Diabetes- A Literature Review.https://doi.org/10.2147/dmso.s392161
[2] Human umbilical cord-derived mesenchymal stem cells not only ameliorate blood glucose but also protect vascular endothelium from diabetic damage through a paracrine mechanism mediated by MAPK/ERK signaling.https://doi.org/10.1186/s13287-022-02927-8
[3] Treatment of chronic diabetic foot ulcers with adipose-derived stromal vascular fraction cell injections: Safety and evidence of efficacy at 1 year.https://doi.org/10.1002/sctm.20-0497
[4] Efficacy and Safety of Autologous Bone Marrow Mesenchymal Stem Cell Transplantation in Patients with Diabetic Retinopathy.https://doi.org/10.1159/000492838
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 浙公网安备 33010202002429号
浙公网安备 33010202002429号 官方微信公众号
官方微信公众号