多发性硬化症(MS)是一种免疫介导的疾病,持续损害中枢神经系统。虽然现有的治疗方法可以减缓病程,但治愈方法仍然难以实现。干细胞疗法作为一种有前景的方法而受到关注,因其再生和免疫调节特性提供了新的视角。
近日,国际期刊《Frontiers in Neurology》杂志,发表了一篇“Stem cell therapies: a new era in the treatment of multiple sclerosis”的文献综述,综述表明干细胞治疗多发性硬化症有助于保护大脑免受进一步损伤,且具有持久性的效果。标志着细胞疗法治疗进展性多发性硬化症的研究中,迈出了重要的一步,为MS患者带来了新的希望。

本文综述了干细胞在多发性硬化症中的应用,包括各种干细胞类型、治疗潜在机制、临床前探索、临床研究进展、临床应用的安全性以及局限性和挑战,旨在为治疗研究提供新的见解形式。
背景
多发性硬化症 (MS) 是一种复杂的自身免疫性疾病,通过炎症、脱髓鞘和神经元退化损害中枢神经系统。尽管我们对多发性硬化症的理解取得了进步,但在遏制其进展和促进神经恢复方面仍然存在巨大的挑战。当代治疗方式主要旨在缓解症状和遏制疾病进展。然而,加强康复和神经恢复解决方案的必要性推动了对创新、有效疗法的追求。

在最近的进展中,干细胞疗法已被认为是治疗多发性硬化症的一个具有巨大潜力的前沿领域。干细胞以其固有的自我更新和多能性能力为特征,有望再生受损的神经组织、调节免疫反应以及培育有利于内源性修复机制的环境。
与传统的治疗方式不同,干细胞疗法需要移植能够分化为不同神经细胞类型的干细胞,从而促进组织再生。此外,这些细胞分泌神经营养因子,增强邻近神经组织的存活和功能。
至关重要的是,干细胞表现出免疫调节作用,可以减轻炎症过程,为减轻多发性硬化症病变的进展提供了一种新方法。包括实验室和动物模型研究在内的实证研究已经证明了造血干细胞、神经干细胞和胚胎干细胞的治疗功效,表明了巨大的治疗前景。初步临床试验证实了这些发现,为患有多发性硬化症的个体带来了光明的前景。
多发性硬化症和治疗现状
MS的病因学仍不完全清楚,普遍的共识是将其发病归因于遗传倾向和环境触发因素的相互作用。
MS的标志性病理包括炎症、脱髓鞘和神经元损伤。具体来说,炎症会导致神经组织病变形成;脱髓鞘是由于自身免疫攻击神经纤维的髓鞘造成的;神经元损伤要么直接由长期炎症状态引起,要么通过继发性病理过程引起。临床上,多发性硬化症表现为一系列症状,包括感觉缺陷、运动协调障碍、视觉障碍、疲劳和认知障碍。
国家多发性硬化症协会和多发性硬化症国际联合会认可四种不同的多发性硬化症亚型:临床孤立综合征 (CIS)、复发缓解型多发性硬化症 (RRMS)、原发性进行性多发性硬化症 (PPMS) 和继发性进行性多发性硬化症 (SPMS) 。鉴于症状学和疾病轨迹的异质性,多发性硬化症对患者的生活质量产生深远影响,强调了量身定制治疗方法的必要性。
目前多发性硬化症的治疗方法包括药物干预、物理治疗和康复措施,所有这些都旨在减轻疾病活动性、减轻症状负担和改善患者的整体健康状况。
除了药物干预之外,还采用包括物理治疗、康复服务和针灸在内的整体治疗方案来提高多发性硬化症患者的质量。虽然这些方法的功效可能因患者而异,但实现实质性神经再生的目标仍然难以实现。总的来说,当前的治疗策略可以在一定程度上缓解症状,但也受到各种限制和挑战的阻碍。因此,干细胞疗法等创新疗法的探索代表了寻求更有效的多发性硬化症管理解决方案的一个有前途的前沿领域。
干细胞疗法的基础
近几十年来,随着多种治疗药物的开发,多发性硬化症的治疗领域发生了革命性的进展,这些药物显着减轻了症状并减缓了疾病进展 。新型药物治疗的不断创新和引入凸显了多发性硬化症研究的不断发展和动态性质。尽管取得了这些显着的进步,但对有效的神经保护和神经再生干预措施的寻求仍然紧迫。
在此背景下,干细胞疗法的潜力日益受到重视。凭借其固有的多能性和分化为多种细胞类型的能力,干细胞处于神经再生医学的先锋地位,为解决多发性硬化症的复杂挑战提供了前所未有的前景。
干细胞的类型
不同的干细胞类别各自具有独特的特性,对治疗应用的贡献不同,强调了临床领域基于干细胞的干预措施的多样性和多功能性。
造血干细胞(HSC):HSC主要存在于骨髓中,具有分化成各种血细胞类型的能力,包括红细胞、白细胞和血小板。这些细胞在维持造血系统的稳态中发挥着关键作用。在临床实践中,造血干细胞移植(HSCT)已被熟练地用于恢复或修复受损的免疫系统,从而恢复正常的免疫功能。
近年来,人们重新关注HCST在神经系统疾病治疗中的免疫调节作用。通过移植健康的造血干细胞来调节免疫系统的活性,减弱炎症反应,从而保护受损的神经组织免受免疫介导的损伤。这一新发现扩大了造血干细胞在神经病学中的适用性,为治疗神经系统疾病提供了新的途径和方法。
间充质干细胞(MSC):间充质干细胞普遍存在于骨髓、脂肪组织和胎盘等多种生物组织中,它们具有自我更新和分化为中胚层细胞的潜力,能够分化成各种细胞类型,包括成骨细胞、脂肪细胞和软骨细胞。根据来源,MSC可分为骨髓源性间充质干细胞(BM-MSCs)、脐带源性间充质干细胞(UC-MSCs)、脂肪组织源性间充质干细胞(AD-MSCs)、牙齿和口腔来源的间充质干细胞、外周血来源的间充质干细胞、肌肉来源的间充质干细胞和肺来源的间充质干细胞等。
神经干细胞(NSC):NSC表现出多能性,能够分化为神经元、星形胶质细胞和少突胶质细胞,这使它们成为神经导向治疗的最佳细胞基质。NSC自然地集中在特定的神经源性生态位中:与侧脑室相邻的室下区(SVZ)和海马齿状回内的颗粒下区(SGZ)。NSCs利用的治疗前提取决于其神经营养因子分泌和分化为功能性神经细胞和神经胶质细胞的能力,从而实现神经发生和受损CNS区域的恢复。NSC已表现出迁移到中枢神经系统发炎脱髓鞘区域并分化为少突胶质细胞的倾向,这进一步强调了它们的治疗潜力。
研究已成功地从各个大脑区域分离出NSC,包括皮质、SVZ、海马、中脑和脊髓。与此同时,多能干细胞技术的进步正在揭示从胚胎和诱导多能干细胞中衍生出NSC样祖细胞的途径,从而扩大了神经干预的潜在应用。
胚胎干细胞(ESC):ESC是一类源自囊胚期胚胎内细胞团 (ICM) 的多能细胞,其特点是无限的自我更新能力和分化成不同细胞类型的能力,包括神经元、心肌细胞和肝细胞。
由于其多能性和与人类遗传学的相容性,hESC在疾病治疗方面具有巨大的潜力。特别是在神经病学领域,hESC展现出巨大的前景。它们可以在体外定向分化为神经元细胞并在移植后整合到神经组织中,促进脊髓蛋白质组修复并促进恢复过程。它们在多发性硬化症等神经系统疾病中的应用越来越受到关注,利用它们的分化能力和神经保护特性来对抗疾病进展。
干细胞治疗多发性硬化症的潜力
分化潜力:干细胞凭借其固有的自我更新和多能分化能力,成为多发性硬化症的有效治疗方式。干细胞的一个关键属性是它们能够转变为神经元、星形胶质细胞和少突胶质细胞,从而为神经组织恢复和细胞修复提供了可行的策略。值得注意的是,大多数NSC分化为星形胶质细胞和神经元,而一小部分分化为少突胶质细胞,其投影交织在一起形成神经网络。干细胞的神经分化潜力为改善神经系统疾病提供了广阔的前景。
分泌:干细胞通过分泌生长因子和生物活性分子表现出神经保护功效,这有助于减轻炎症反应、减少神经元细胞的氧化应激以及建立有利于神经组织保存的环境。
研究表明,神经干细胞可以分泌神经生长因子、脑源性神经营养因子、胶质细胞源性神经营养因子等神经营养因子。这些因素支持受损脊髓中的轴突生长和血管生成,从而促进脊髓损伤的修复。值得注意的是,细胞外囊泡(EV)是干细胞分泌的重要介质。EV通过旁分泌机制传递各种生物活性因子,通过调节各种组织的细胞凋亡、炎症、增殖和血管生成等过程,在组织再生中发挥关键作用。鉴于这一有希望的证据,利用基于干细胞分泌组的疗法治疗神经系统疾病代表了一种创新策略。
免疫调节:干细胞的免疫调节特性是使其成为有吸引力的细胞治疗工具的关键因素之一。干细胞可以通过释放抗炎因子和各种免疫调节因子、调节免疫细胞的活性和数量等机制发挥免疫调节功能。研究表明,源自BM-MSC的细胞外囊泡导致M2相关细胞因子(如IL-10和TGF-β)水平显着增加,而M1相关TNF-α和IL-12水平显着降低。这种调节使小胶质细胞极化,以减轻实验性自身免疫性脑脊髓炎 (EAE) 大鼠模型中枢神经系统的炎症和脱髓鞘。这些发现证实了干细胞对疾病进展的治疗作用,这与其免疫调节功能有关。
干细胞的治疗潜力不仅仅基于单一作用,而且往往涉及多方面的治疗效果。通过结合神经分化、分泌和免疫调节等机制,干细胞疗法为多发性硬化症的综合治疗方法提供了可能性(图1)。尽管面临持续的挑战和必要的进步,干细胞疗法的创新性质使其成为未来治疗多发性硬化症的有希望的候选者。
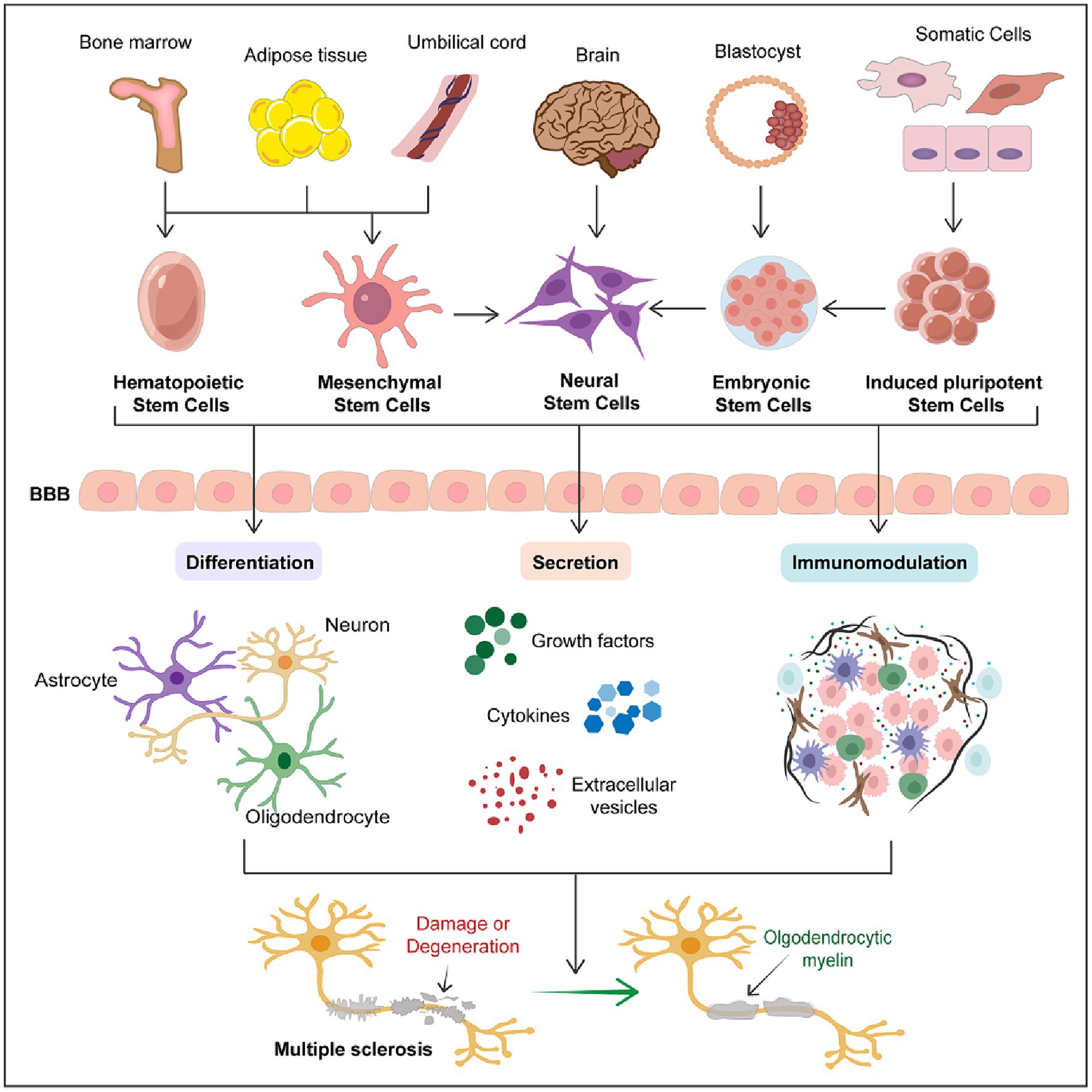
该示意图简洁地概述了干细胞在多发性硬化症中的治疗潜力。它涵盖了各类干细胞的主要来源以及干细胞在多发性硬化症治疗中发挥治疗作用的三大机制,包括分化为各种神经细胞、分泌营养因子和免疫调节。该示意图强调干细胞疗法代表了治疗多发性硬化症的一种有前途的治疗策略。
干细胞在治疗多发性硬化症中的应用
尽管有许多药物可用于治疗多发性硬化症,但它们主要侧重于阻止疾病进展和改善症状,但未能提供治愈性解决方案。在多发性硬化症治疗模式中,实现髓鞘再生和神经元再生的障碍仍然很大。然而,干细胞疗法最近作为一种有前途的创新方法出现,引起了医学界的极大兴趣。
造血干细胞在多发性硬化症中的应用
造血干细胞治疗多发性硬化症的机制
造血干细胞因其在治疗多发性硬化症方面的潜力而日益得到认可,但对其治疗影响的精确免疫途径尚未完全了解。目前,提出了两个主要假设来解释其功效。
第一个也是更广泛接受的假设表明,造血干细胞移植在多发性硬化症治疗中的成功源于其“重置”免疫系统的能力。通过引入健康的造血干细胞,造血干细胞移植消除功能失调的免疫细胞,为新免疫系统的形成铺平道路。
对HSCT治疗效果的另一种解释可能涉及预处理方案中T细胞的长期消耗,导致持续的免疫静止,从而消除显着的自身免疫活性。然而,由于T细胞严重耗竭,HSCT引起的感染发生率和移植物抗宿主病 (GvHD) 的风险增加。已经提出了各种预处理方案,包括CliniMACs系统和供体淋巴细胞输注 (DLI),以预防感染和 GvHD 的发生。
在过去二十年中,HSC作为自身免疫性疾病的主要免疫调节疗法而受到重视。具体来说,造血干细胞移植(aHSCT)与免疫消融疗法相结合已被严格探索用于治疗侵袭性和难治性多发性硬化症。有报道称,接受造血干细胞移植治疗血液癌症的患者自身免疫性疾病的症状得到显着改善。这表明HSCT在MS中的可行性,可能会带来临床益处。但这些结果还需要进一步的研究来证实HSCT治疗MS的确切疗效,从而为MS治疗提供新的方向。
法萨斯等人在1997年首创了这种方法,将外周血干细胞移植应用于进展型多发性硬化症患者。移植后,整个队列中的CD4+细胞计数显着减少,而CD8+细胞在3个月时增加约50%,此后逐渐减少,但仍高于基线CD4+水平。通过斯克里普斯神经学评定量表(SNRS)评估的神经功能有所改善,这表明外周血HSCT相对安全并且不会加剧疾病。这一发现标志着HSC治疗MS的初步临床研究的开始,为后续更深入、更广泛的研究提供了方向。
最近的研究严格评估了造血干细胞移植在507名MS患者中的疗效。这项综合性单中心研究包括414名RRMS患者和93名SPMS患者,所有患者均接受非清髓性aHSCT治疗,报告的5年生存率高达98.8%。

另一项研究比较了一组活跃SPMS患者中aHSCT接受者和接受标准DMT的患者之间的长期残疾进展。这项研究涉及79名接受aHSCT的个体,并于1975年接受DMT,例如干扰素-β、硫唑嘌呤等。

结果表明,aHSCT接受者首次确认残疾进展的时间显着延迟,这表明与传统免疫疗法相比,aHSCT可能会减缓残疾进展并提高活动性SPMS患者功能改善的可能性。这些研究凸显了HSCT治疗MS的疗效及其相对于其他治疗方式的优势,为HSC在MS实践中的临床应用提供了有力的证据。
造血干细胞治疗多发性硬化症的临床安全性
目前关于HSCT安全性的研究承认其治疗成功,但也强调了固有风险,包括感染和造血功能抑制。最初的不良反应通常包括发烧和病毒感染,更多的延迟风险可能包括自身免疫性甲状腺炎。西尔弗伯格等人。对174名接受aHSCT的RRMS患者进行回顾性分析,发现在149名基线残疾患者中,54%出现改善,37%保持稳定。此外,发热性中性粒细胞减少症是最常见的不良事件,没有与治疗相关的死亡报告。
间充质干细胞在多发性硬化症中的应用
间充质干细胞疗法的使用是再生医学快速发展的分支之一。获得MSC的简单性及其低免疫原性和免疫调节能力意味着它们可以移植到自体和同种异体系统中。利用间充质干细胞进行干细胞治疗在治疗多发性硬化症方面显示出广阔的前景。
间充质干细胞治疗多发性硬化症的机制
尽管MSC带来的治疗益处的确切机制仍有待完全阐明,但MSC由于其神经再生、神经保护和免疫调节特性而表现出潜在的治疗功效。
间充质干细胞治疗多发性硬化症的临床证据
在一项开创性的临床研究中,对10名PMS患者进行了鞘内注射自体MSC治疗,监测期为13至26个月。自体MSC治疗使临床症状略有改善。小规模研究为单剂量间充质干细胞治疗的安全性和潜在功效提供了支持数据。
博纳布等人据报道,25名患者中有15名获得了良好的临床或MRI结果,表明间充质干细胞治疗对于对标准治疗无反应的多发性硬化症患者来说是一种可行的选择。

国际间充质干细胞移植研究组 (IMSCTSG) 启动了一项I/II期试验,以评估自体MSC治疗多发性硬化症患者的疗效。参与者被分为两组,一组接受自体骨髓间充质干细胞静脉输注,另一组接受匹配的安慰剂。

该试验表明,接受间充质干细胞治疗的多发性硬化症患者在治疗六个月内,新病灶数量减少,病灶体积显着减小。神经丝轻链 (NF-L) 和趋化因子受体CXCL13是评估MS的重要生物标志物。
卡鲁西斯等人。进行了一项双盲随机II期临床试验,以评估MSC治疗后进展性多发性硬化症患者脑脊液中神经丝轻链 (NF-L) 和CXCL13的水平。结果显示,间充质干细胞移植后6个月,患者脑脊液中NF-L和CXCL13水平下降。NF-L水平的降低显着,但CXCL13水平的降低并未达到统计学显着性。因此,间充质干细胞移植可能对多发性硬化症患者具有神经保护作用。
间充质干细胞治疗多发性硬化症的研究包括自体和同种异体来源。
在多发性硬化症临床试验中,偏爱从胎盘、羊膜上皮细胞、脐带、脐带基质和沃顿胶等胎儿组织中采集的同种异体间充质干细胞。一项涉及反复静脉输注UC-MSC的II期试验报告称,多发性硬化症患者的临床症状和复发频率有所减少,血清分析表明免疫反应从Th1(促炎)转向Th2(抗炎)。
此外,一项针对SPMS患者的I/II期联合研究观察到,UC-MSC治疗后复发率和/或病变强度有所下降,临床评分也有所改善。这些发现强调了进一步探索不同来源的间充质干细胞治疗多发性硬化症的治疗潜力的重要性。
间充质干细胞治疗多发性硬化症的临床安全性
关于治疗安全性,早期研究证实了间充质干细胞移植在多发性硬化症患者中的总体安全性,临床数据显示不良反应最小。然而,一些报告强调了潜在的轻微副作用,包括发烧和头痛。一项多中心安慰剂对照研究证实,静脉注射MSC不会影响病变数量。
最近的一项荟萃分析回顾了MSC给药后各种疾病人群中的不良事件,表明该疗法是安全的,并且仅与轻度不良反应密切相关,例如短期发热、给药部位的局部不良事件、便秘、疲劳和失眠。

神经干细胞在多发性硬化症中的应用
神经干细胞治疗多发性硬化症的机制
NSC的有益作用归因于多种机制,例如细胞替代、免疫调节、通过营养因子支持内源性修复以及增强祖细胞分化。NSC具有分化成关键神经细胞类型的能力,包括神经元、星形胶质细胞和少突胶质细胞。在EAE模型中,已知NSC会被激活并迁移到中枢神经系统内的炎症和脱髓鞘区域,在那里它们可以分化为少突胶质细胞,从而提供治疗前景。
一些研究表明NSC表现出局部和全身的免疫调节作用,导致血管周围细胞浸润减少、CD3+细胞计数降低以及ICAM-1和LFA-1表达减少。此外,大脑和脊髓中Treg胞数量的增加,凸显了NSC治疗潜力的另一个方面。值得注意的是,静脉NSC移植已被证明可以减少脊髓内CD3+T细胞和Mac3+巨噬细胞的存在,表明具有直接的免疫调节作用。
不同的研究表明,神经干细胞可以通过产生神经营养因子,如NGF、血管内皮生长因子(VEGF)、神经营养蛋白-3(NT3)和胰岛素样生长来调节中枢神经系统的发育和功能。因子 (IGF)-1。神经干细胞的“分泌组”及其与神经退行性疾病动物模型疾病改善的相关性最近引起了广泛关注。
神经干细胞的临床证据和安全性
神经干细胞治疗多发性硬化症的临床研究尚未达到广泛热衷的阶段。
一个研究小组进行了一项I期临床试验,其特点是以非随机、开放标签形式单剂量给药,涉及胎儿神经干/前体细胞的移植。这些细胞源自流产胎儿的脑组织,被移植到进行性多发性硬化症患者的脊髓中。该试验报告了参与者疾病生物标志物的积极变化,没有任何与治疗相关的副作用。手术后三个月,在患者的脑脊液中观察到神经营养因子和抗炎剂显着增加,表明移植的干细胞具有潜在的神经保护作用。
这些令人信服的结果证实了NSC在治疗多发性硬化症方面的持续安全性和治疗潜力。
胚胎干细胞在多发性硬化症中的应用
胚胎干细胞治疗多发性硬化症的机制和临床前证据
由于hESCs研究的伦理问题,hESCs移植在自身免疫性疾病中的应用仍然是一个争论的话题。虽然ESC疗法在MS中发挥作用的具体机制仍有待充分阐明,但已经提出了一些假设。其中包括hESC分化为神经细胞类型,如神经元、星形胶质细胞和少突胶质细胞,以及它们在减少细胞凋亡、调节神经营养因子释放和减轻炎症反应中的作用。
在EAE灵长类动物模型中,鞘内输送源自hESC的髓外间充质干细胞 (EMSC) 显着改善了临床结果,减少了脑病理,并防止神经元脱髓鞘。相比之下,对照组表现出MRI检测到的脑部病变逐渐扩大。EMSC表现出分化为中枢神经系统神经细胞类型的能力,同时与神经元标记物、神经营养因子和髓鞘形成过程相关的基因表达增加。这些结果表明,直接鞘内施用EMSC可以减缓疾病进展,强调了胚胎干细胞疗法的临床应用潜力。
胚胎干细胞治疗多发性硬化症的临床证据
其中一个病例是一位接受hESC移植的34岁女性多发性硬化症患者,随后的弥散张量成像显示双侧脑室附近和右枕叶白质附近的病灶尺寸边缘缩小。在另一项研究中,通过扩散张量成像和单光子发射计算机断层扫描评估,两名同时诊断为MS和莱姆病 (LD) 的患者在hESC治疗后表现出功能能力、耐力、认知功能和肌肉力量的显着改善。这些结果表明hESC治疗对于MS和LD患者的有效性和安全性。
然而,目前的证据仍然有限,强调需要进行全面的临床试验来确认 hESC 治疗多发性硬化症的长期疗效和安全性。该领域的研究继续面临各种技术和伦理挑战,包括与胚胎干细胞来源和控制其分化相关的问题。
结论
总之,多发性硬化症(MS)的传统疗法受到副作用和不同疗效的限制,与旨在神经再生、神经保护和免疫调节的干细胞疗法的总体前景形成鲜明对比。各种类型的干细胞,包括HSC、MSC、NSC、ESC,已在临床前和临床研究中证明了对MS的显着治疗潜力。与此同时,干细胞治疗多发性硬化症的有效性和安全性的探索也在逐步推进。
尽管这些干细胞在多发性硬化症治疗中取得了初步成功,但仍然存在重大挑战,包括神经诱导分化的调节、免疫排斥和伦理监督。
未来的研究不仅需要完善这些领域,还需要探索联合疗法以提高治疗效果。未来干细胞疗法的发展可能会显着改变多发性硬化症治疗的格局。前进的道路需要平衡的合作努力,将有希望的临床前发现转化为安全、有效的临床应用,为多发性硬化症患者带来新的希望。
参考资料:Wu L, Lu J, Lan T, Zhang D, Xu H, Kang Z, Peng F and Wang J (2024) Stem cell therapies: a new era in the treatment of multiple sclerosis. Front. Neurol. 15:1389697. doi: 10.3389/fneur.2024.1389697
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 浙公网安备 33010202002429号
浙公网安备 33010202002429号 官方微信公众号
官方微信公众号