介绍
如今,急性肾损伤 (AKI) 非常普遍。它具有多因素病因,影响所有年龄、性别和种族的人。它的治疗基本上支持肾功能替代,因此应研究新的治疗方法,如间充质干细胞疗法 (MSCs)。
方法
这篇综述涵盖了我们对MSCs在AKI临床前模型中的主要作用机制的理解,这些模型通过肾蒂钳夹缺血再灌注、化疗(顺铂)和小型和大型动物的肾移植,以及因缺血导致的AKI患者的结果和肾移植。
结果
间充质干细胞疗法通过多种机制在AKI的临床前研究中发挥作用,例如抗炎、抗细胞凋亡、氧化抗应激、抗纤维化、免疫调节和促血管生成。在人类中,间充质干细胞治疗是安全有效的。
结论
间充质干细胞治疗急性肾损伤非常有前途,应该与其他现有方法相结合,成为AKI患者治疗的一部分,有助于加速康复和/或减缓慢性肾病的进展。需要随机、多中心对照研究来开发可靠的方案,以验证使用MSC进行的基于群体的细胞疗法。

目录
- 介绍
- 间充质干细胞 (MSCS)
- 在小动物中使用间充质干细胞疗法治疗急性肾损伤
- 在人类中使用间充质干细胞疗法治疗急性肾损伤
- 结论
介绍
在当前的审查中,我们将解决间充质干细胞疗法 (MSC) 的挑战,因为这些细胞已经在人体临床研究中进行了测试。
间充质干细胞 (MSCS)
MSC也称为基质干细胞,是一种多样化的细胞群,对不同器官和组织具有广泛的潜在治疗应用。MSC 可以来源于许多组织来源,与其可能普遍存在的分布一致。
这些细胞的特征在于克隆形成、自我更新、不同谱系的分化以及具有某些损伤的器官的再生。国际细胞治疗学会提出了一系列定义人类间充质干细胞(H-MSCs)的标准,即:
(1)在标准培养条件下对塑料的粘附性;
(2)在CD34、CD45、HLA-DR、CD14或CD11b、CD79a或CD19不存在的情况下表达CD73、CD90、CD105表面分子;
(3) 成骨细胞、脂肪细胞和成软骨细胞的体外分化能力。这些标准的建立是为了标准化从人类中分离 MSCs,但可能不适用于其他哺乳动物。
在小动物中使用间充质干细胞疗法治疗急性肾损伤
在图1,我们描述了从不同部位提取的MSCs在临床前急性啮齿动物模型中的主要作用,包括通过肾蒂钳夹的IRAKI、化疗AKI(顺铂)和肾移植本身。
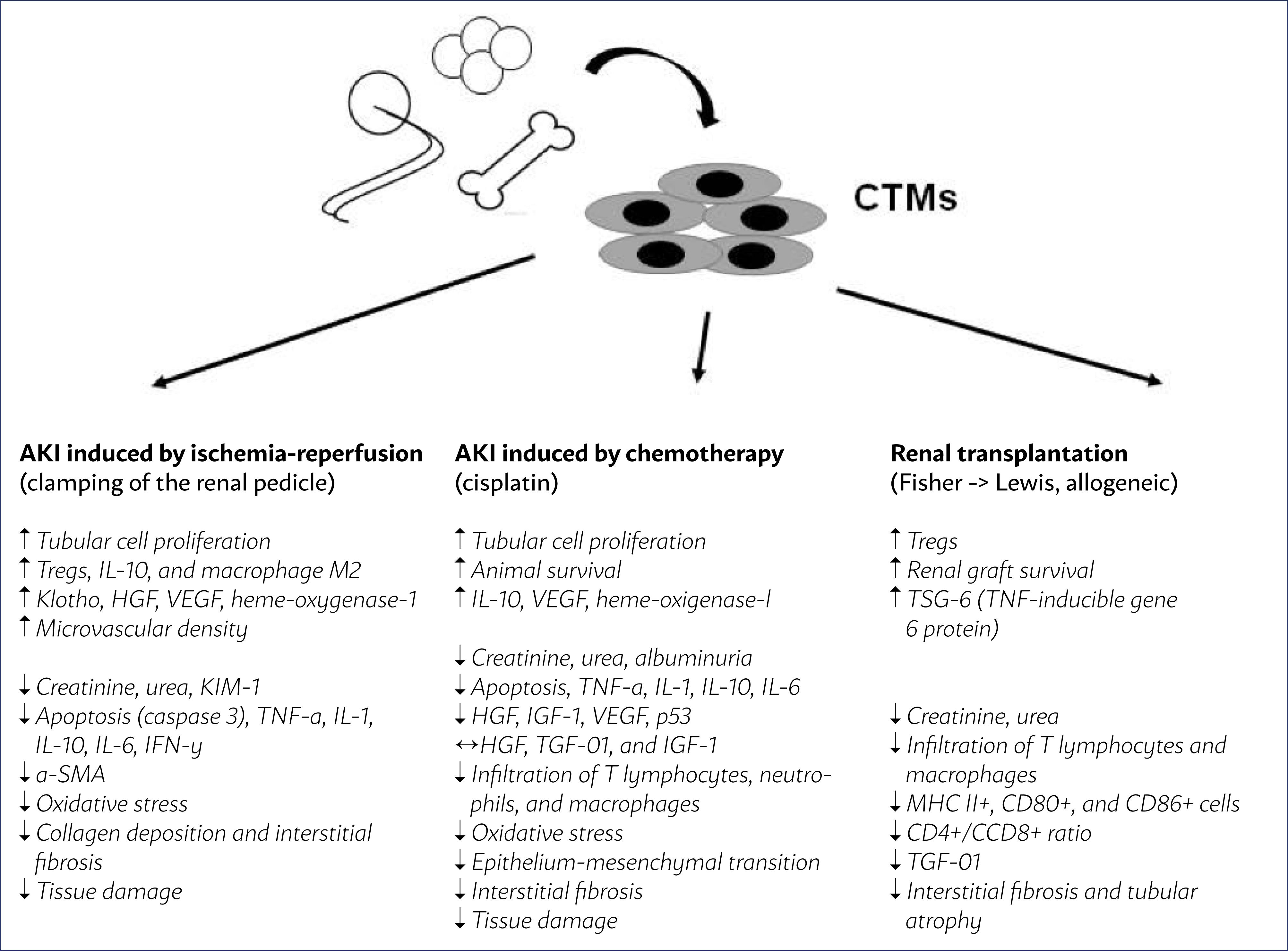
尽管有证据表明MSCs细胞疗法有助于改善AKI,但为了成功建立这种疗法,还需要克服一些挑战,例如确定最佳给药途径、每次给药的细胞数量以及注射,MSCs迁移到急性和慢性肾损伤的最佳策略,了解MSCs与其他组织细胞之间的相互作用,并确定MSCs的不良反应(体内分化差和肿瘤形成)。
评估MSCs在小动物慢性和急性肾损伤模型中的治疗效果的荟萃分析研究表明,不同给药方式(动脉、静脉或肾脏)对肾脏再生有益。然而,有人认为动脉途径比静脉途径更有效地使肾脏再生。静脉内,细胞数量、多次注射和细胞大小会增加肺部滞留的机会。虽然局部实质内给药对肾脏修复也有有益作用,但这种途径在临床应用中不太实用,特别是因为肾脏疾病是弥漫性的。
可能对MSCs的治疗潜力产生不利影响的一个关键方面是损伤部位的炎症环境,因为它可能直接影响这些细胞的存活和并入受伤组织。因此,M2巨噬细胞衍生的抗炎细胞因子(IL-10、TGF-ß1、TGF-ß3和VEGF)有利于MSC的生长,而M1巨噬细胞衍生的促炎细胞因子(IL-1ß、IL −6、TNF-α和IFN-ψ)在体外抑制MSCs的生长。这一观察结果表明,MSC注射的时机对于组织修复的成功至关重要。
然而,仍然需要对肾脏模型进行进一步研究,以评估这种从免疫特权到 MSC 免疫原性状态转变的范例。
在人类中使用间充质干细胞疗法治疗急性肾损伤
全球注册临床试验的数量和提交给美国食品和药物管理局 (FDA) 的研究性新药 (IND) 申请最近有所增加,供体和组织来源以及治疗目的的多样性也有所增加,尽管存在相当大的异质性协议。
大多数MSC试验包括发生在美国、欧洲和中国的同种异体细胞:仅第1期 (26%)、第1/2期 (40.6%)、仅第2期 (22.5%)、第2/3期 (3.8%)、第3阶段 (6.7%) 和第4阶段 (0.3%)。2019年,报告了887项H-MSC研究,其中5%仅针对肾脏疾病,包括AKI、DKD(糖尿病肾病)、肾移植和肾炎等。
基于MSC的治疗的另一个关键方面是从患有慢性疾病(例如DM)的个体中分离MSC,用于自体移植。因此,与从非糖尿病个体获得的AT-MSC相比,从糖尿病供体获得的AT-MSC表现出更高水平的细胞衰老和细胞凋亡,以及成骨和软骨分化能力降低。
同样,接受同种异体UC-MSC (1×106/kg) 治疗的2型糖尿病患者,通过静脉注射,随后进行胰腺内血管内注射,在12个月的随访后显示葡萄糖和糖化血红蛋白水平降低,以及全身炎症标志物(IL-1ß和IL-6)和T淋巴细胞计数(CD3和CD4)。C肽水平也有所改善,胰岛素需求减少了约30%。因此,基于使用MSCs的同种异体移植与自体移植需要在DKD的情况下进一步研究。
另一方面,在缺血性心肌病患者中,同种异体和自体BM-MSC同样安全有效。
在表1和2,我们描述了AKI场景中人类MSCs的主要研究和肾移植后,分别在表2,我们描述了评估移植初期和后期安全性和有效性的两项研究。
目前,有十多项正在进行的临床研究涉及大量接受肾移植的患者,这意味着超过一千人。我们重点介绍了一项正在进行的临床研究,其中包括在第6周和第7周接受肾移植和注射两剂自体MSCs的个体,以及阿仑单抗诱导后使用依维莫司维持治疗并从第8周起停用他克莫司。
| dy | Stage | Type of AKI | Number of patients | Type of MSCs | Site of extraction of the MSCs /Route of administration | Dose (cells per kg of weight x 106) / number of doses | Time of infusion of MSCs | Main findings |
|---|---|---|---|---|---|---|---|---|
| Togel et al., 2012 | I | Ischemia after cardiac surgery | 15, separated in low (n=5), intermediate (n=5), and high (n=5) doses | Allogenic | Bone marrow /Intra-aortic (suprarenal) | Evaluation of scaled doses (quantity?) /Single dose | During surgery | –Administration of MSCs is safe–Reduction of AKI to 0% (versus 20%)–Reduction in 40% of the time of hospitalization and hospital readmission rates |
| Swaminathan et al., 2018 | II | Ischemia after cardiac surgery | 156, 27 centers: –67: MSCs–68: controls | Allogenic | AC607 MSCs (Allocure) – Bone marrow /Intra-aortic (suprarenal) | 2.0 /Single dose | 48h after AKI (preoperative creatinine: 1.3±0.6 mg/dl; pre-treatment creatinine 2.1±0.7 mg/dl) | –Administration of MSCs is safe–No difference in the number of days for recovery from AKI–No difference in mortality after 30 days |
| Study | Induction therapy | Maintenance therapy | Number of patients/type of donor | Type of MSCs | Site of extraction of the MSCs /Route of administration | Dose (cells per kg of weight x 106) / number of doses | Time of infusion of MSCs | Main findings |
|---|---|---|---|---|---|---|---|---|
| Perico et al. (2011) | rATG (0.5 mg/kg/day, days 0-6; Basiliximab (20 mg, days 0 and 4); steroids (days 0-7) | CSA, MMF | 2 / LRD | Autologous | Bone marrow / Intravenous | 1.7-2.0 / single dose | Day 7 | –↑ Tregs/Memory CD8 lymphocytes ratio–Pulse with MP in the third week (↑ creat)–Absence of DSA class I and class II |
| Tan et al. (2012) | Basiliximab (20 mg, days 0 and 4) only in the control group | ICN, MMF, steroids: | 159 / LRD: –53: standard CNI group–53: standard CNI group + MSCs–53: 80% CNI group + MSCs | Autologous | Bone marrow / Intravenous | 1.0 – 2.0 | Days 0 and 14 | –↓ acute rejection in 6 months (~ 7% versus 21.6%)–↓ viral infection (~ 9% versus 29%)–no difference in eGFR in 12 months |
| Perico et al. (2013) | rATG (0.5 mg/kg/day, days 0-6; steroids (days 0-7) | CSA, MMF | 2 / LRD | Autologous | Bone marrow / Intravenous | 2.0 /single dose | Day 1 | –↑ Tregs/Memory CD8 lymphocytes ratio–Acute cellular rejection in 1 patient |
| Reinders et al. (2013) | Basiliximab (20 mg, days 0 and 4) | CNI, MMF, steroids | 6 / LRD | Autologous | Bone marrow / Intravenous | 1-2 /2 doses with a 1-week interval | 6-10 months: SCR with 4 weeks or SCR and/or IF/TA with 6-10 months in renal biopsy | –improvement of tubulate in the absence of IF/TA–5/6 patients: reduction of specific lymphocyte proliferation to the in vitro donor |
| Peng et al. (2013) | Cyclophosphamide 200 mg/day for 3 days and MP for 3 days (750 mg/250 mg and 250 mg/day) | TAC, MMF, steroids | 12 / LRD (6 controls and 6 with 50% TAC and MSCs) | Allogeneic | Bone marrow / Intravenous | 5.0 via the renal artery and 2.0 intravenously / 2 doses | Renal artery on the day of the transplant and intravenous after 1 month | –no difference in acute rejection and in eGFR after 12 months–MSCs group: higher levels of B-lymphocytes after 3 months–Absence of chimerism after 3 months |
| Reinders et al. (2015) Stage Ib; Neptune Study | Basiliximab (20 mg, days 0 and 4) | CNI, MMF, steroids | 10 / LRD | Allogeneic | Bone marrow / Intravenous | 2.5 2 doses(1-week interval) | 25 and 26 weeks | –Ongoing study–Primary outcomes: acute rejection confirmed by biopsy and renal graft loss–Secondary outcomes: fibrosis, DSA, immunological tests, eGFR, opportunistic infections |
| Mudrabettu et al. (2015) | rATG (1 mg/kg) for 3 consecutive days | TAC, MMF, steroids | 4/ LRD and LUD | Autologous | Bone marrow / Intravenous | 0.21-2.4/ 2 doses | 1 day before transplantation and 1 month after transplantation | –No early or late dysfunction of renal graft–Absence of viral infection–↑ Tregs–↓ proliferation of CD4 lymphocytes |
| Pan et al. (2016) | Cyclophosphamide 200 mg/day for 3 days and MP for 3 days (750 mg/250 mg and 250 mg/day) | TAC, MMF, steroids | 32 (16 controls and 16 treated with 50% TAC and MSCs) / LRD | Allogeneic | Bone marrow/ Renal artery and intravenous | 5.0 via renal artery and 2.0 intravenously / 2 doses | Renal artery on the day of the transplant and intravenous after 1 month | –No difference in acute rejection, renal graft survival, serum creatinine, and eGFR–Absence of changes in responses to donor alloantigens in vitro–Immunophenotyping comparable of subpopulations of T lymphocytes |
| Sun et al. (2018) | rATG (50 mg/day, for 3 consecutive days) | CNI, MMF, steroids | 42 (21 controls and 21 treated with and MSCs) / DD | Allogeneic | Umbilical cord/ Intravenous + Renal artery | 2.0 Intravenously and 5.0 via renal artery / single doses on each route | Intravenous: 30 minutes before the renal transplantation/ Renal artery at the time of transplantation | –No difference in delayed renal graft function, acute rejection, eGFR, patient and renal graft survival after 12 months |
| Vanikar et al. (2018) | Protocol for induction of tolerance: non-myeloablative therapy with Bortezomib, MP, rATG, and Rituximab | No conventional immunosuppression | 10 / LRD | Allogeneic | Hematopoietic cells of the bone marrow and adipose tissue /Intraportal | 0.22 ±0.16 of CD34+ cells from bone marrow mixed with 0.19 ±0.09 of MSCs of adipose tissue | 14 days before the transplant | –Acute cellular rejection: 3 patients (155 days, 33.4 months and 1.4 year)–Patient survival: 100% (2 years), 90% (3 years), and 80% (6 years): n= 1 pneumonia; n =1 sudden death and chronic graft dysfunction–Renal graft survival censored to death in 6 years: 90% (n=1 loss due to IF/TA)–2 patients with DSA, but without graft dysfunction–5 with conventional immunosuppression and 2 with mycophenolate–Serum creatine: 1.44± 0.41 mg/dl after 6 years |
| Erpicum et al. (2019) | Basiliximab (20 mg, days 0 and 4) | TAC, MMF and steroids (39% discontinued) | 20 (10 controls and 10 treated with MSCs) /DF | Allogeneic | Bone marrow / Intravenous | mean 2.4 (2.0-2.6) / single dose | 3 ± 2 days after the transplant (2-5 days variation) | –1 patient with acute myocardial infarction 3 hours after infusion of MSCs–↑ Tregs in 30 days, but no difference after 1 year–No difference in proliferation of B lymphocytes–No difference in acute rejection and opportunistic infections – No difference in eGFR after 1 year–4 patients developed antibodies anti-MSCs (only 1 with MFI > 1,500) |
结论
间充质干细胞疗法通过多种机制在AKI的临床前研究中发挥作用,例如抗炎、抗细胞凋亡、氧化抗应激、抗纤维化、免疫调节和促血管生成。这些好处也可以解释该疗法对人类的许多积极影响。
参考资料:
1Dominici M、Le BK、Mueller I、Slaper-Cortenbach I、Marini F、Krause D 等。定义多能间充质基质细胞的最低标准。国际细胞治疗学会立场声明。细胞疗法 2006;8:315-317。
2Rangel EB、Gomes SA、Dulce RA、Premer C、Rodrigues CO、Kanashiro-Takeuchi RM 等。从发育中的肾脏中分离出的 C-kit(+) 细胞是具有再生潜能的新型干细胞群。干细胞 2013;31:1644-1656。
3Fleig SV., Humphreys BD. 间充质干细胞治疗肾损伤的基本原理。肾单位临床实践 2014;127:75-80。
4Rowart P、Erpicum P、Detry O、Weekers L、Gregoire C、Lechanteur C 等。间充质干细胞治疗缺血/再灌注损伤。J 免疫研究 2015;2015:602597-
5Casiraghi F、Perico N、Cortinovis M、Remuzzi G. 肾移植中的间充质基质细胞:机遇和挑战。Nat Rev Nephrol 2016;12:241-253。
6Veceric-Haler Z、Cerar A、Perse M.(间充质)干细胞治疗顺铂诱导的急性肾损伤动物模型:免疫原性和致瘤性风险。干细胞国际 2017 年;2017:7304643-
7Torres CA、Daniele C、Gamez C、Medina BS、Pastene DO、Nardozi D 等。以临床前模型为重点的用于治疗肾损伤的干/基质细胞。Front Med(洛桑)2018;5:179-
8Yun CW., Lee SH. 使用间充质干细胞治疗急性/慢性肾脏病的细胞疗法的潜力和疗效。国际分子科学杂志 2019;20:
9Yin K, Wang S, Zhao RC. 来自间充质干细胞/基质细胞的外泌体:一种新的治疗范例。生物标志研究 2019;7:8-
10Wang Y, He J, Pei X, Zhao W. 间充质干/基质细胞治疗小动物模型肾功能受损的系统评价和荟萃分析。肾脏病学(卡尔顿)2013 年;18:201-208。
11Freytes DO、Kang JW、Marcos-Campos I、Vunjak-Novakovic G. 巨噬细胞调节人间充质干细胞的活力和生长。细胞生物化学杂志 2013;114:220-229。
12Trounson A., McDonald C. 临床试验中的干细胞疗法:进展与挑战。细胞干细胞 2015;17:11-22。
13Rota C、Morigi M、Imberti B. 肾脏疾病的干细胞疗法:进展与挑战。国际分子科学杂志 2019;20:
14Cramer C、Freisinger E、Jones RK、Slakey DP、Dupin CL、Newsome ER 等。持续的高葡萄糖浓度会改变间充质干细胞的再生潜能。干细胞开发 2010;19:1875-1884。
15Hare JM、Fishman JE、Gerstenblith G、DiFede Velazquez DL、Zambrano JP、Suncion VY 等。缺血性心肌病患者经心内膜注射递送的同种异体与自体骨髓间充质干细胞的比较:POSEIDON 随机试验。2012 年美国医学会;308:2369-2379。
16Togel FE., Westenfelder C. 急性损伤后的肾脏保护和再生:干细胞疗法的进展。Am J Kidney Dis 2012;60:1012-1022。
17Swaminathan M、Stafford-Smith M、Chertow GM、Warnock DG、Paragamian V、Brenner RM 等。心脏手术后用于治疗 AKI 的同种异体间充质干细胞。J Am Soc Nephrol 2018;29:260-267。
18Perico N、Casiraghi F、Introna M、Gotti E、Todeschini M、Cavinato RA 等。自体间充质基质细胞和肾移植:安全性和临床可行性的初步研究。Clin J Am Soc Nephrol 2011;6:412-422。
19Tan J、Wu W、Xu X、Liao L、Zheng F、Messinger S 等。在活体相关肾移植中使用自体间充质干细胞进行诱导治疗:一项随机对照试验。2012 年美国医学会;307:1169-1177。
20Perico N、Casiraghi F、Gotti E、Introna M、Todeschini M、Cavinato RA 等。间充质基质细胞和肾移植:移植前输注可防止移植物功能障碍,同时促进免疫调节。翻译国际 2013 年;26:867-878。
21Reinders ME、de Fijter JW、Roelofs H、Bajema IM、de Vries DK、Schaapherder AF 等。自体骨髓间充质基质细胞治疗肾移植后同种异体移植排斥反应:I 期研究结果。干细胞 Transl Med 2013;2:107-111。
22Peng Y, Ke M, Xu L, Liu L, Chen X, Xia W, 等。供体来源的间充质干细胞联合低剂量他克莫司可预防肾移植后的急性排斥反应:一项临床试验研究。移植 2013;95:161-168。
23Reinders ME、Dreyer GJ、Bank JR、Roelofs H、Heidt S、Roelen DL 等。肾移植受者同种异体骨髓来源的间充质基质细胞治疗的安全性:海王星研究。医学翻译杂志 2015;13:344-
24Mudrabettu C、Kumar V、Rakha A、Yadav AK、Ramachandran R、Kanwar DB 等。自体间充质基质细胞移植在接受活体肾移植患者中的安全性和有效性:一项初步研究。肾脏病学(卡尔顿)2015 年;20:25-33。
25Pan GH, Chen Z, Xu L, Zhu JH, Xiang P, Ma JJ, 等。肾移植后低剂量他克莫司联合供体间充质干细胞:一项前瞻性、非随机研究。Oncotarget 2016;7:12089-12101。
26Sun Q, Huang Z, Han F, Zhao M, Cao R, Zhao D, 等。同种异体间充质干细胞作为诱导治疗在肾同种异体移植中是安全可行的:一项多中心随机对照试验的初步结果。医学翻译杂志 2018;16:52-
27Vanikar AV、Trivedi HL、Thakkar UG。六年干细胞治疗肾移植耐受诱导经验。临床免疫学 2018;187:10-14。
28Erpicum P、Weekers L、Detry O、Bonvoisin C、Delbouille MH、Gregoire C 等。肾移植后输注第三方间充质基质细胞:I-II 期开放标签临床研究。肾脏诠释 2019;95:693-707。
29Kaundal U, Bagai U, Rakha A. 间充质干细胞的免疫调节可塑性:实体器官移植成功的潜在关键。医学翻译杂志 2018;16:31-
30Reinders ME、Bank JR、Dreyer GJ、Roelofs H、Heidt S、Roelen DL 等。自体骨髓来源的间充质基质细胞疗法与依维莫司联合使用可保护肾移植受者的肾脏结构和功能。医学翻译杂志 2014;12:331-
31Javorkova E、Vackova J、Hajkova M、Hermankova B、Zajicova A、Holan V 等。临床相关剂量的免疫抑制药物对人间充质干细胞的影响。生物医学药理学 2018;97:402-411。
32Feng Y、Zhu M、Dangelmajer S、Lee YM、Wijesekera O、Castellanos CX 等。缺氧培养的人脂肪来源的间充质干细胞是非致癌的,并且具有增强的生存力、运动性和对脑癌的趋向性。细胞死亡 Dis 2014;5:e1567-
33Szabo E、Fajka-Boja R、Kristian-Pal E、Hornung A、Makra I、Kudlik G 等。炎症细胞因子的许可消除了间充质干细胞群免疫抑制功能的异质性。干细胞开发 2015;24:2171-2180。
34Paulini J、Higuti E、Bastos RM、Gomes SA、Rangel EB。间充质干细胞作为阻止糖尿病肾病进展的治疗候选者。干细胞国际 2016 年;2016:9521629-
35胡 MC、Kuro-o M、Moe OW。Klotho 的肾内和肾外作用。Semin Nephrol 2013;33:118-1
36Rangel EB、Gomes SA、Kanashiro-Takeuchi R、Saltzman RG、Wei C、Ruiz P 等。肾源性 c-kit(+) 祖细胞/干细胞有助于足细胞在急性蛋白尿模型中的恢复。科学报告 2018;8:14723-
37Gomes SA、Hare JM、Rangel EB。肾脏来源的 c-Kit(+) 细胞具有再生潜能。干细胞 Transl Med 2018;7:317-324。
38弗里德曼学士学位。用 iPS 细胞模拟肾脏疾病。2015 年生物标志洞察;10:153-169。
39Fisher SA、Doree C、Mathur A、Martin-Rendon E. 心力衰竭患者细胞治疗试验的荟萃分析。Circ Res 2015;116:1361-1377。
40郭小军,李福建,何亚泽,侯顺丰,朱红波,程毅,等。自体骨髓单核细胞移植治疗 2 型糖尿病的疗效:更新的荟萃分析。糖尿病治疗 2019;
41英语 K. 间充质基质细胞免疫调节机制。免疫细胞生物学 2013;91:19-26。
42Sensebe L., Fleury-Cappellesso S. 间充质干/基质细胞在临床前环境中的生物分布。干细胞国际 2013 年;2013:678063-
43Borgonovo T、Solarewicz MM、Vaz IM、Clay D、Rebelatto CL、Senegaglia AC 等。间充质基质细胞培养过程中克隆性染色体改变的出现。分子细胞遗传学 2015;8:94-
免责说明:本文 仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 浙公网安备 33010202002429号
浙公网安备 33010202002429号 官方微信公众号
官方微信公众号