骨关节炎 (OA) 是一种进行性和使人衰弱的关节疾病,预计到2040年将影响多达25%的人口,并代表着巨大的社会经济医疗保健负担。患者最初接受物理治疗、活动改变、体重减轻、非甾体类抗炎药和/或关节内注射的组合治疗,目的是改善症状。当OA进展到末期且非手术治疗失败时,全关节置换术可能是一种有效的替代方法。
间充质干细胞 (MSC) 是一种领先的研究性治疗产品,因为它们具有多种作用机制。间充质干细胞已在许多较小的阶段试验中进行了测试,可有效减轻疼痛和患者症状。
在对间充质干细胞的工作原理有基本了解之前,早期试验的初步疗效结果引起了极大的热情,并促使人们急于将间充质干细胞产品商业化用于治疗膝骨关节炎 (KOA) 患者。
因此,加拿大关节炎计划大学健康网络对骨关节炎中的间充质干细胞作用机制以及这些细胞是否仅限于炎症消退与软骨保护和/或再生作用的集体知识仍然存在差距。与间充质干细胞给药相关的悬而未决的问题以及识别有效供体间充质干细胞的选择标准也仍然存在。
干细胞治疗骨关节炎患者可全面改善疼痛和症状并减少滑膜炎症
为了解决其中一些缺点,加拿大关节炎计划大学健康网络启动了一个使用自体骨髓间充质干细胞治疗12名中度至重度KOA患者(ClinicalTrials.gov标识符:NCT02351011)。
鉴于这是加拿大的第一个间充质干细胞试验,该试验结果发表在《干细胞转换医学》官网上,主要目的是评估临床安全性。我们还使用了广泛的分析方法工具包,包括患者报告的结果、成像,以更好地了解间充质干细胞的剂量、作用机制和供体选择。

方法
十二名患者被纳入四个队列;前三个队列中的每个队列中的三名患者接受了6.5±1.5mL赋形剂中的1×106、10×106和50×106BM-MSC。在队列编号4中,每位患者 (n=3) 接受1×106、10×106或50×106BM-MSCs。在BM-MSCs注射后48小时、1周、2周、6周、3个月、6个月、12个月和24个月进行临床随访。
在每个时间点记录身体检查、不良事件和患者报告的结果测量 (PROM)。在基线、6个月和12个月时进行磁共振成像 (MRI);在基线和3个月时收集滑液;在基线、2周、6周、3个月、6个月和12个月时收集血液和尿液。
结果
安全性:没有严重的不良事件,尽管有四名患者有轻微的、短暂的不良事件。
临床结果
在BM-MSC治疗12个月后,我们观察到KOOS疼痛 ( p=0.025)、症状 (p=0.033) 和生活质量 (QOL;p=0.037) 和WOMAC僵硬 ( p=0.021) 有显着改善相对于基线(图1A,1B)。5000万BM-MSC剂量组中的所有四名患者在除KOOS运动(2/4患者有改善)和QOL(3/4的患者在12个月的随访中有改善)(图1C)。100万剂量中至少有一半 (2/4) 的患者和1000万剂量中至少有一名患者在所有评分中均显示MCID(图1C)。然而,5000万剂量队列中达到PROM MCID的患者数量最多(图1C)。
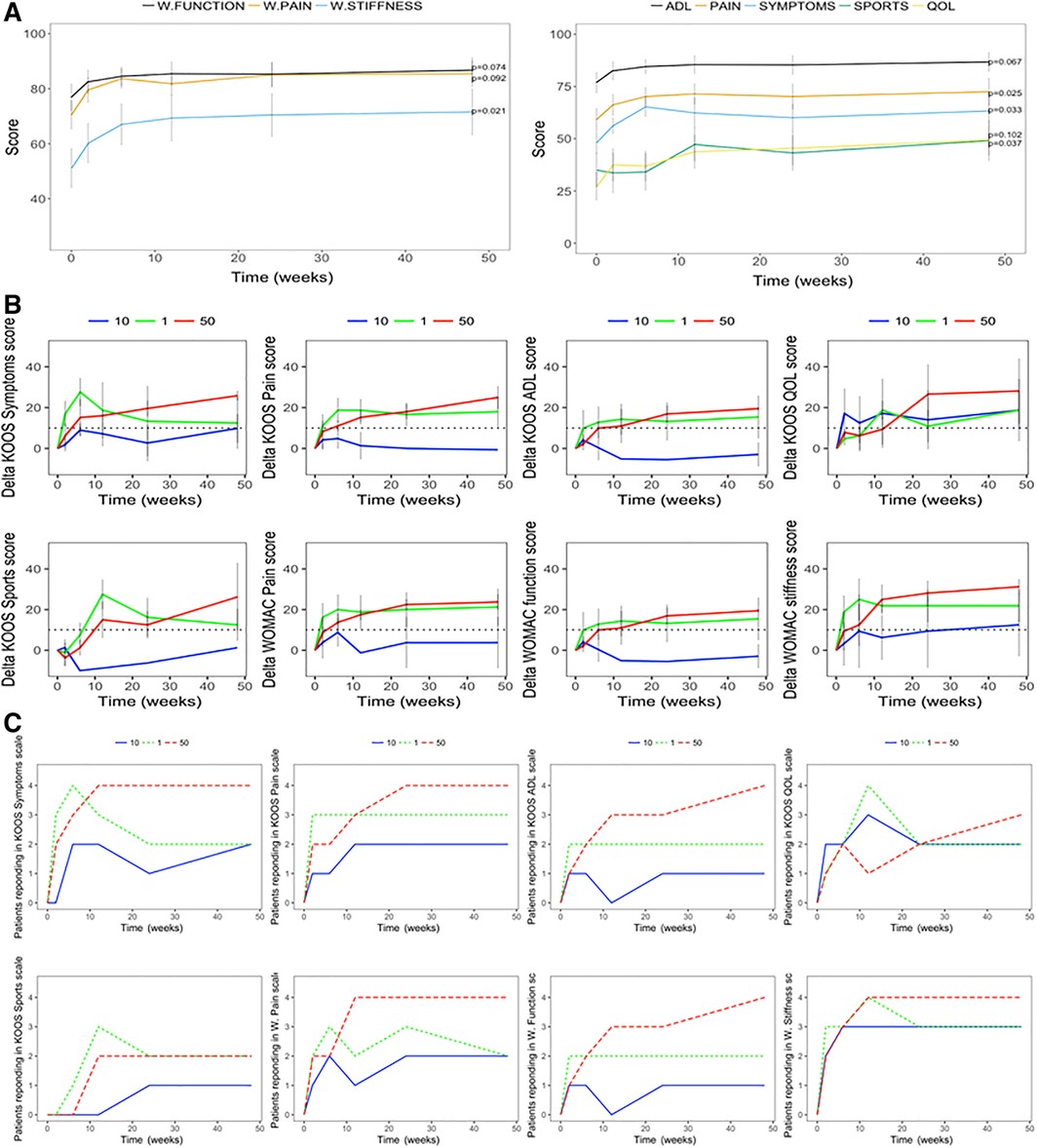
(A):注射BM-MSG后WOMAC(左)和 KOOS(右)分量表的进展。WOMAC分数已经标准化,因此较高的WOMAC分数表示更好的结果。显示的p值用于使用Wilcoxon符号秩检验比较基线和1年随访。
(B):患者报告的结果测量 (PROM) 相对于基线的增量。虚线表示最小临床重要差异阈值10。绿色表示100万,蓝色表示1000万,红色表示 5000 万 BM-MSC 剂量组。
(c):每组患者的数量(每组四名)在每个PROM中具有最小的临床显着改善(相对于每个PROM的基线的增量>10)。
核磁共振结果
6个月和12个月随访时的形态学MRI软骨评分 (WORMS) 显示,相对于基线,在任何时间点都没有显着变化(图2A)。从基线到12个月,软骨的任何区域的T2评分都没有变化。髌骨区域的T2分数略有增加。1、10或5000万BM-MSC队列之间的T2变化(基线至12个月)没有差异。
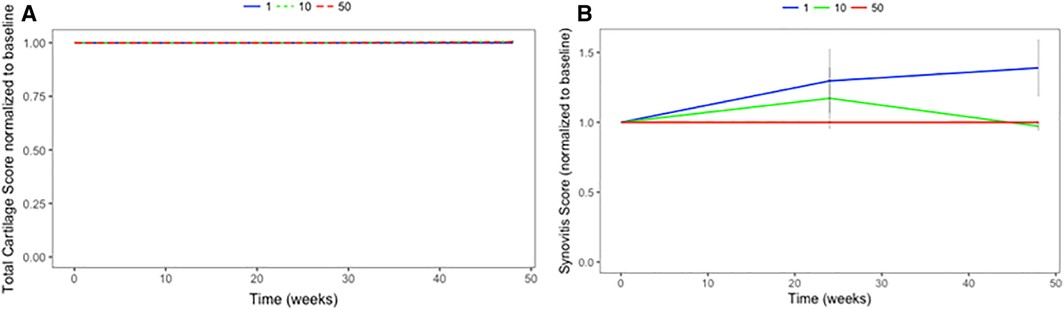
(A):软骨形态在间充质基质细胞 (MSC) 处理后没有改变。显示了相对于基线的倍数变化。每个MSC剂量n=4。
(B):滑膜炎评分(显示为相对于基线的倍数变化)在剂量之间略有不同。n=4表示 50,n=3表示10和100万MSC剂量。基线和1年随访之间未发现显着差异。
本研究的主要发现是自体骨髓间充质干细胞在所有测试剂量下都是安全的,并且可能改善膝关节特定关节功能和生活质量的各个方面。使用广泛的分析工具来量化成像、生物标志物和分子变化,我们探讨了BM-MSC介导的软骨形态、胶原蛋白含量、软骨退化、滑膜炎症、关节微环境和关节免疫效应物的变化。
我们报告了推定的软骨保护作用和减少的滑膜炎症,这在5000万BM-MSC细胞剂量下可能更有效。使用一组抗炎和抗纤维化标记物,我们首次能够预测临床疗效。
我们关于安全性的主要发现与文献中报道的一致。Lalu等人在对间充质干细胞治疗的系统评价中证明没有严重的不良事件。在我们的研究中,四名患者有短暂的疼痛和肿胀,在没有干预的情况下几天内就会消退。在我们的队列中没有观察到全身性副作用,我们也报告了骨髓穿刺后没有并发症。
来自我们12名患者的自体骨髓间充质干细胞移植试验的数据显示,从基线到12个月的随访,KOOS疼痛、症状和QOL评分以及WOMAC僵硬在统计学上有显着改善。我们的研究结果支持BM-MSC诱导镇痛作用和功能改善。
我们的分析为BM-MSC剂量和BM-MSC降低滑膜炎症和软骨降解提供了重要的见解,并提供了一个高度预测性的供者选择标准,这将是用间充质干细胞治疗骨关节炎的关键。
干细胞治疗骨关节炎的作用机制
1、间充质干细胞的成软骨分化特性
间充质干细胞拥有向软骨细胞分化的潜能, 使其在OA的软骨修复中具有重要作用。MSCs可以向受损的软骨组织发生迁移,进而分化成软骨细胞修复缺损的软骨。
2、间充质干细胞的抗炎及免疫调节作用
尽管OA通常被认为是退行性疾病, 但越来越多的研究表明炎症是OA的发生与进展中不容忽视的一个重要因素。MSCs拥有高效的免疫调节及抗炎效果,已有研究证实MSCs具有免疫调节性质,并通过调节先天和适应性免疫系统实现其免疫调节作用。
MSCs还通过调节T、B淋巴细胞的功能状态来调节机体适应性免疫系统。因此, MSCs可能通过多种途径调节机体免疫系统以克服OA滑膜炎症及促进软骨修复。
总结
我们报告说,在单次间充质干细胞注射后12个月,使用骨髓间充质干细胞是安全的,并且可以改善晚期膝关节患者的PROM。我们没有报告形态学软骨评分的改善或T2松弛值的降低。在50和1000万骨髓间充质干细胞剂量下,我们确实看到了基于软骨分解代谢生物标志物的可能的软骨保护作用。相对于100万骨髓间充质干细胞剂量组,5000万剂量还显示滑膜炎评分显着降低。结合表明滑液中促炎性单核细胞/巨噬细胞流行率降低和促炎性 IL12细胞因子水平降低的数据,我们推测骨髓间充质干细胞可能主要用于减少滑膜炎症。
重要的,我们表明,具有升高水平的抗炎和抗纤维化基因和蛋白质标记物的BM-MSCs可能在患者报告的结果方面具有改善的临床疗效,支持我们的假设,即骨髓间充质干细胞减少骨关节炎中的滑膜炎症。
参考资料:Jaskarndip Chahal, Alejandro Gómez-Aristizábal, Konstantin Shestopaloff, Shashank Bhatt, Amélie Chaboureau, Antonietta Fazio, Jolene Chisholm, Amanda Weston, Julia Chiovitti, Armand Keating, Mohit Kapoor, Darrell J. Ogilvie-Harris, Khalid A. Syed, Rajiv Gandhi, Nizar N. Mahomed, Kenneth W. Marshall, Marshall S. Sussman, Ali M. Naraghi, Sowmya Viswanathan, Bone Marrow Mesenchymal Stromal Cell Treatment in Patients with Osteoarthritis Results in Overall Improvement in Pain and Symptoms and Reduces Synovial Inflammation, Stem Cells Translational Medicine, Volume 8, Issue 8, August 2019, Pages 746–757, https://doi.org/10.1002/sctm.18-0183
说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议,如有版权等疑问,请随时联系我。




 浙公网安备 33010202002429号
浙公网安备 33010202002429号 官方微信公众号
官方微信公众号