脊髓损伤 (SCI) 可导致严重的运动、感觉和社交障碍,对患者的生活产生巨大影响。复杂且具有时间依赖性的SCI病理生理学一直阻碍着新型有效疗法的发展。
目前的治疗选择包括手术干预,以稳定和减压脊髓,以及康复护理,但无法为这些患者提供治愈方法。已经开发出针对创伤期间不同阶段的新疗法。其中,基于细胞的疗法在损伤后组织再生方面具有巨大潜力。
神经干细胞 (NSC) 是具有固有分化能力的多能细胞,致力于神经元谱系,与促进和重建受损的神经元脊髓束特别相关。一些研究通过提供神经营养支持和恢复突触连接证明了神经干细胞在移植后脊髓损伤中的再生作用。因此,已经启动了人体临床试验来评估脊髓损伤患者的安全性。在这里,我们回顾了神经干细胞移植技术在脊髓损伤的人体临床试验。
脊髓损伤概述:脊髓损伤 (SCI) 是最具致残性和破坏性的神经损伤之一。外伤后,可以根据受影响的脊髓水平对SCI患者进行分层,从导致部分或完全四肢瘫痪(四肢瘫痪)的较高颈部病变到导致截瘫(下肢瘫痪)的较低颈部病变。此外,SCI病因可细分为非创伤性和创伤性损伤。
当急性或慢性疾病(如肿瘤、感染或退行性椎间盘疾病)导致脊髓原发性损伤时,就会发生非外伤性SCI,而外伤性SCI则是由足以损伤脊髓的外部物理冲击(例如, 起源于车祸、跌倒、暴力或与运动有关的事故)。奇怪的是,据估计跌倒是主要原因,占总发病率的50%以上。
脊髓损伤后的临床管理
尽管目前为开发SCI的新疗法做出了重大努力,但仍然没有有效的治疗方法。许多研究报告了临床前SCI模型的一些积极结果,但是,对患者的转化仍然存在疑问和争议。在传统药物治疗方面抗炎甲泼尼龙琥珀酸钠 (MPSS) 是SCI患者的一线药物治疗。现在跨越50年,关于MPSS管理、安全性、剂量和时间管理的亲切讨论仍然开放。
尽管在临床前研究中观察到神经保护作用以及给药后的神经功能改善,但感染和死亡风险增加是接受 MPSS治疗的患者真正关心的问题。事实上,神经外科医生大会/美国神经外科医生协会的最新指南不鼓励在急性SCI中使用MPSS。因此,MPSS不是一个可行的长期治疗选择,强调需要针对急性和/或慢性期发生的特定事件开发新的治疗方法。
脊髓损伤的新疗法-神经干细胞移植
干细胞的疗法在过去几十年中显示出巨大的潜力。关于干细胞移植,已经报道了脊髓修复的令人鼓舞的结果,特别是与神经元和胶质细胞置换、髓鞘再生、连通性恢复、前体细胞刺激、作为囊肿/空腔的桥梁以及改善有益细胞的表达有关神经营养素/细胞因子。大量不同的细胞类型已经过测试并移植到动物和人类受伤的脊髓中,包括雪旺细胞、嗅鞘神经胶质细胞、皮肤来源的前体细胞、间充质干细胞细胞 (MSCs) 、少突胶质祖细胞 (OPCs) 和神经干/祖细胞 (NS/PCs) 。尽管所有细胞类型都有内在优势但也有局限性,本综述的重点是针对神经干细胞移植治疗脊髓损伤的疗法。
神经干细胞
过去,研究人员假设神经元仅在胚胎发生过程中产生,然而,Altman和 Das (1964) 发表了一份非凡的报告,描述了成年大鼠大脑海马齿状回中新神经元的产生。NSC生成新神经元是神经系统发育过程中一个高度协调的过程。然而,神经发生也作为一个极其有限的过程在整个成年生活中发生,它试图在自我更新和分化之间维持适当的平衡。在成人大脑中,描述最清楚的两个包含NSC的生态位是脊髓的脑室下区 (SVZ) 和脑室周围区域。
因此,移植神经干细胞的想法是一种非常有前途的治疗方法,可以通过替换和重建受损的神经元回路来治疗许多神经发育、神经退行性和神经创伤疾病。因此,应该讨论的第一个主题是如何在考虑足够移植所需的细胞来源和细胞剂量的情况下获得神经干细胞。到目前为止,
主要有三个来源:直接从初级中枢神经系统组织(来自胎儿或成人大脑)中分离出来;从多能干细胞分化;以及,体细胞的转分化图1。
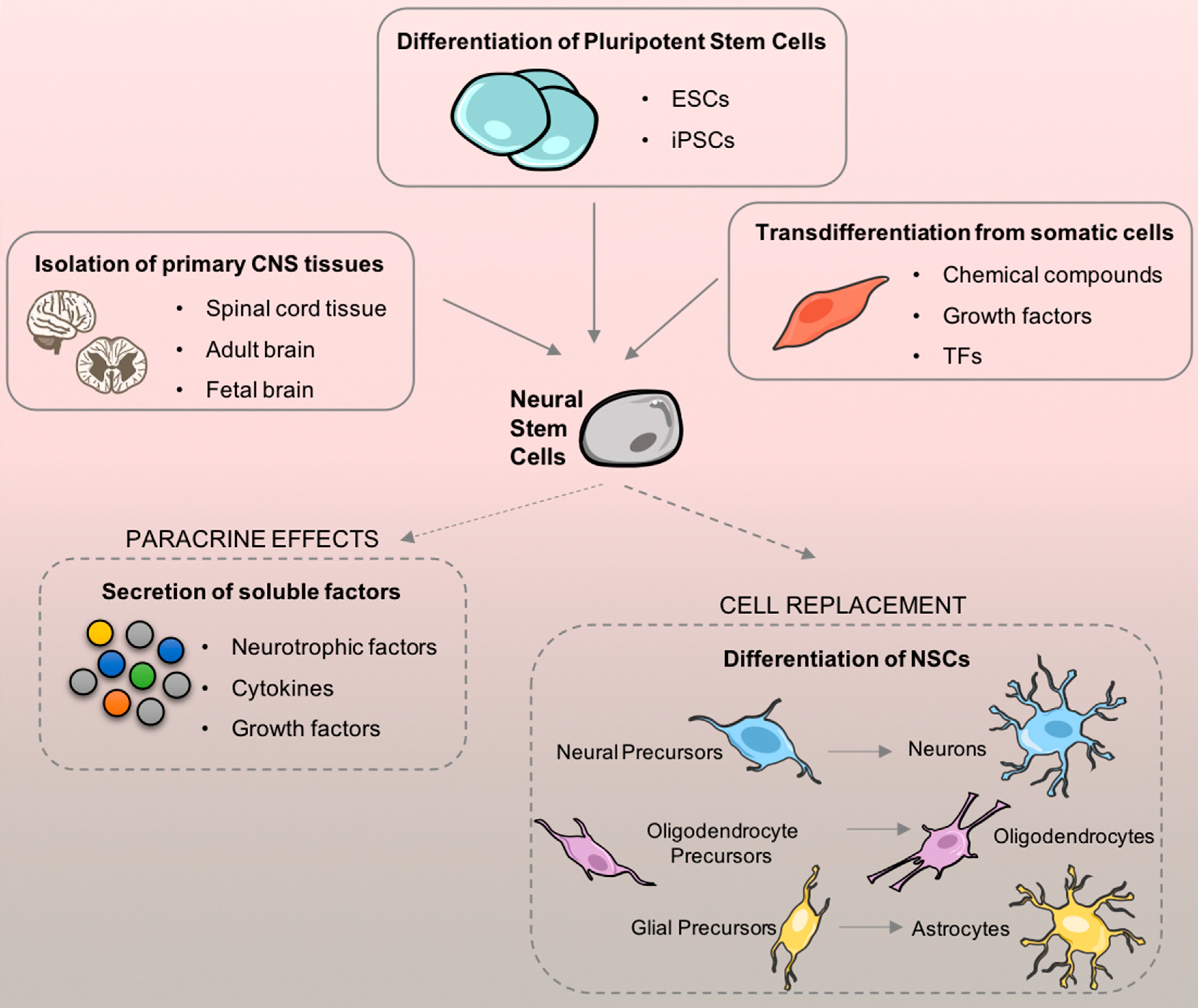
产生NSC的来源主要有三个:从初级中枢神经系统 (CNS) 组织中分离出来;
多能干细胞的分化和体细胞的谱系重编程。
在获得相当数量的满足细胞移植需要的细胞后,就可以应用细胞了。
一旦到达损伤部位,NSCs就可以分化并分泌也可能支持神经修复的旁分泌因子。
神经干细胞移植治疗脊髓损伤的进展
1999年,麦克唐纳等人。是第一个在SCI背景下证明NPC移植潜力的人。在从小鼠胚胎干细胞 (mESCs) 中提取神经祖细胞并将其移植到大鼠脊髓损伤后9天后,他们观察到移植物具有存活和分化为神经元、少突胶质细胞和星形胶质细胞的能力,并能够沿着头端-尾端迁移从病变震中的轴。更重要的是,移植实验组表现出后肢重量支撑和部分行走协调性. 从那时起,许多研究一直在破译NSCs对SCI影响的机制。然而,仍有一些关键问题有待回答和解决,例如最佳疗效时间窗、移植细胞数量、细胞来源、安全性和给药途径。
通过使用神经干细胞进行SCI修复的选定临床前研究。总体而言,从形态学的角度来看,神经干细胞能够分化为神经元、星形胶质细胞和少突胶质细胞,促进轴突再生、髓鞘再生和CST再生。此外,神经干细胞移植物始终显示出填充病变腔、减少神经胶质瘢痕和移植后存活率高的能力。
神经干细胞移植治疗脊髓损伤的临床试验
迄今为止,使用神经干细胞对脊髓损伤患者进行的临床试验数量很少,但是,一些已经结束,另一些仍在进行中(表1)。
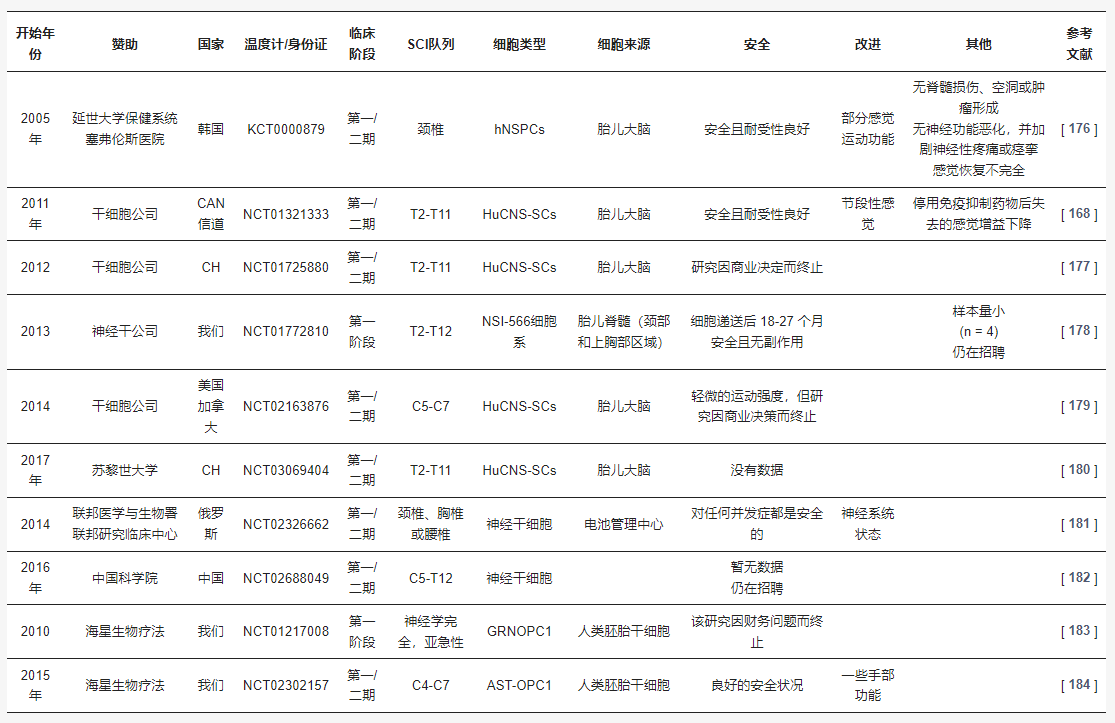
2005年,大韩民国Severance医院延世大学卫生系统批准了第一个使用神经干细胞移植的临床试验(临床研究信息服务 (CRIS),注册号:KCT0000879)。
I/II期临床试验是基于脑胎儿组织来源的NSC移植。P10-P20之间的人NSCs神经球经过精心挑选并准备移植到19名患者中,根据损伤发作和移植之间的时间窗分为四组:急性(<1周)、早期亚急性(1-8周) 、晚期亚急性(9周至6个月)和慢性(>6个月)。对照组也针对15名创伤性颈椎 SCI 患者的临床试验。1年后,该研究得出结论,人神经干细胞移植是安全的,并且患者可以很好地耐受,因为没有观察到不良证据。患者没有表现出脊髓损伤、空洞或肿瘤形成的证据,既没有神经功能恶化也没有加剧神经性疼痛和痉挛。
关于神经学结果,根据美国脊髓损伤协会损伤量表 (AIS) 分级,19名移植患者中有5名表现出有益的改变,包括运动水平恢复和运动评分增加,而对照组中只有1名患者表现出改善。
2011年,一项新的I/II期临床试验 (NCT01321333) 由Stem Cells Inc赞助。基于之前的临床前研究,主要重点是评估人类中枢神经系统干细胞(HuCNS-SC)移植的安全性和初步疗效。该试验包括12名胸部 (T2-T11) SCI患者,他们在细胞移植前3-12个月内受伤。在注射时,患者接受了大约总共2000万个细胞直接进入脊髓,2次注射在头端,2次注射在损伤部位。12个月后,HuCNS-SC手术和细胞移植安全可行。更有趣的是,12名患者中有7名在神经系统稳定后经历了感觉改善。
2022年,两名患者在同济医院接受神经干细胞治疗脊髓损伤获改善。
国家卫健委批准的干细胞临床试验项目“人源性神经干细胞移植治疗脊髓损伤安全性与初步有效性评价临床研究”已经迎来了赵先生和刘女士两位受试者,他们在上海市同济医院骨科研究性病房进行了系统化康复训练和干细胞移植治疗,感受了外科-康复一体化脊髓损伤重建修复新体系优势。在完成近2个月严格规范的康复训练计划后,两位受试者在肢体感觉、运动、自主神经控制等方面有着不同程度改善。
近来,我国干细胞治疗脊髓损伤的临床研究有了新的进展:
1.上海市同济医院于2022年6月至2023年12月开展“人源性神经干细胞治疗脊髓损伤安全性与初步有效性评价”正在招募脊髓损伤志愿受试者。
2. 四川大学华西医院脊柱外科主任刘浩团队传来消息,1名因外伤性脊髓损伤导致下半身瘫痪的中年男子接受了间充质干细胞,成为首批在四川大学华西医院脊柱外科接受“同种异体脐带间充质干细胞治疗脊髓损伤临床研究”的患者。目前首例接受治疗的患者,已完成4次间充质干细胞制剂注射,尚未见不良反应。
这些进展让人们在新的一年里对干细胞治疗脊髓损伤有着更大的期待!
当前,随着干细胞研究的不断深入,越来越多的学者致力于将间充质干细胞等不同类型干细胞应用到脊髓损伤治疗相关的研究中。截止至目前,已有5项注册的神经干细胞治疗脊髓损伤相关临床试验登记注册在clinicaltrials.gov。

总的来说,临床试验已经显示出对脊髓损伤患者的一些适度改善。更重要的是,这些试验没有显示出重大的安全问题。
未来展望
神经干细胞移植是一种很有前途的修复治疗脊髓损伤的方法。神经干细胞可以分化和替换丢失的神经组织,并分泌可以保护或再生组织的神经营养因子。尽管如此,还需要进一步的研究来确认神经和功能益处、安全性、调整剂量和给药周期,并选择最有希望的细胞来源来获得神经干细胞。
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。




 浙公网安备 33010202002429号
浙公网安备 33010202002429号 官方微信公众号
官方微信公众号