越来越多的证据表明间充质基质细胞 (MSC) 可用于治疗不同的组织损伤。最初,间充质干细胞的预期生理用途是由于它们能够分化和替换受损细胞。然而,间充质干细胞具有多种作用,包括能够显著调节免疫反应。目前正在对间充质干细胞进行神经退行性疾病、移植物抗宿主病、肾损伤和其他慢性持续性组织损伤的测试。
现在才开始研究MSC在急性组织损伤中的应用。急性肾损伤 (AKI) 是发病和死亡的常见原因。在原发性损伤后,免疫系统的过度激活最终会导致额外的继发性潜在永久性肾脏损伤。MSC有可能改善继发性损伤,最近的研究对其作用机制提供了重要的启示。本文总结了间充质干细胞治疗急性肾损伤的基础知识、新发现的作用机制及其在AKI环境中的潜在应用。

介绍
急性肾损伤 (AKI) 是一种肾功能在数小时或数天内迅速恶化的综合征。AKI是发病和死亡的常见原因,使 20%的住院患者陷入困境,其中一半需要肾脏替代治疗。这种严重的AKI形式与死亡率增加50%以及其他毁灭性的长期后果有关,包括终末期肾病 (ESRD) 和透析依赖。
急性肾损伤病因多种多样,通常分为肾前性、肾内性和肾后性AKI。最常见的一类是肾前性AKI,继发于肾脏灌注不足。肾脏灌注不足可由出血、心功能不全和/或第三间隙液体导致的有效血容量减少引起。肾内性AKI是由肾组织内在损伤引起的,最常见的损伤是继发于缺血再灌注损伤 (IRI) 的急性小管坏死。
其他肾内性病因包括肾小球病变,如肾小球肾炎以及间质和血管损伤。肾后性AKI是由输尿管、膀胱出口或尿道阻塞引起的。无论主要原因是什么,急性肾损伤后都会激活肾内炎症级联,如果不迅速控制,最终会导致额外的肾脏损伤和不可逆的肾脏纤维化(详见下文)。
在过去十年中,越来越多的证据表明过度激活的免疫反应在AKI的发展中起着重要作用。这一认识为这种相对常见且危及生命的急性肾病的新治疗策略铺平了道路。不幸的是,尽管我们对AKI生物学的理解取得了进展,但在日常临床环境中治疗AKI的选择仍然有限。虽然透析作为一种支持疗法可以相对有效地处理危险的电解质和容量并发症,但仍需要一种可以抵消病理级联的治疗方法,因为病理级联最终可能导致不可逆的肾组织损失。
急性肾损伤的免疫反应
免疫系统在AKI机制中起着至关重要的作用,涉及先天性和适应性免疫系统分支。就先天免疫系统而言,细胞因子是主要介质,据报道,AKI期间细胞因子产生增加而清除率降低。白细胞介素 (IL)-6、IL-8和肿瘤坏死因子 (TNF)-α通常会升高,与内皮功能障碍和肾小管损伤有关。相反,IL-10通过促进免疫耐受而具有改善作用。在AKI环境中,生长因子还通过调节炎症和程序性细胞死亡发挥作用。在急性损伤后及早施用表皮生长因子 (EGF)、胰岛素样生长因子 (IGF) 和成纤维细胞生长因子 (FGF) 等生长因子可促进动物模型中的肾脏修复和肾功能恢复。
补体系统是先天免疫系统的一部分,在肾损伤的发病机制中也发挥着重要作用,参与肾小球、肾小管间质和血管性肾损伤。补体系统的最终共同途径是膜攻击复合物,它诱导直接细胞损伤并引起中性粒细胞的激活和迁移,从而进一步加剧损伤。抑制AKI中的补体系统已在临床前研究中显示出有希望的结果。
细胞对AKI的反应包括促炎和抗炎特性。树突状细胞、单核细胞/巨噬细胞、中性粒细胞、T淋巴细胞和B淋巴细胞均参与急性肾损伤,并且最早可在急性损伤后1小时检测到。
这些细胞的参与可直接或间接诱导肾小管细胞凋亡。募集到受损肾脏的中性粒细胞会引起血管充血,再加上分泌的细胞毒性化合物(包括活性氧),进一步加剧组织损伤。M1巨噬细胞释放趋化因子、促炎细胞因子和诱导型一氧化氮合酶,从而形成过氧亚硝酸盐。这些过氧亚硝酸盐具有血管收缩作用,可加重缺血和炎症损伤。淋巴细胞通过释放IL-17(一种促炎细胞因子,也会增加血管通透性)来增强AKI。
相反,M2巨噬细胞和调节性T细胞对于抑制过度激活的炎症反应和再生受损的肾组织至关重要,并且在急性损伤恢复期间可检测到。
免疫系统不同分支之间的关系可以加剧或减轻最终的伤害。为了引导细胞和因子减少破坏性,人们正在研究新的治疗方法,包括使用干细胞疗法。
什么是间充质干细胞
间充质基质细胞 (MSC) 是成纤维细胞样多能细胞,可分化为中胚层系细胞,包括脂肪细胞、成软骨细胞、成骨细胞和肾小管细胞。这些细胞具有自我更新特性,能够替代受损细胞。
MSC具有三个主要特征:
- (1) 在标准培养条件下保持塑性粘附;
- (2)表达CD105、CD73和CD90,不表达与间充质无关的其他CD[包括CD45、CD34、CD14 或 CD11b、CD79-α 或 CD19 和人类白细胞抗原 (HLA) -DR表面分子];
- (3) 能够在体外分化为成熟的中胚层相关细胞系。
与胚胎干细胞不同,MSC甚至存在于成人的许多器官中。
在过去的二十年中,不同来源的MSC被用于不同的临床试验环境。例如,骨髓来源的MSC用于治疗儿童移植物抗宿主病,自体骨髓MSC用于治疗心脏病,骨髓和脂肪来源的MSC均用于治疗克罗恩病相关的肠外瘘疾病。
在神经退行性疾病领域,MSC正在用于研究肌萎缩侧索硬化症、多系统萎缩、帕金森病、阿尔茨海默病和多发性硬化症。虽然动物研究很有希望,但临床研究却显示出相互矛盾的结果。在退行性疾病领域取得的令人鼓舞的成果可能与MSC在这些疾病环境中对免疫因素的影响有关。
间充质干细胞治疗急性肾损伤
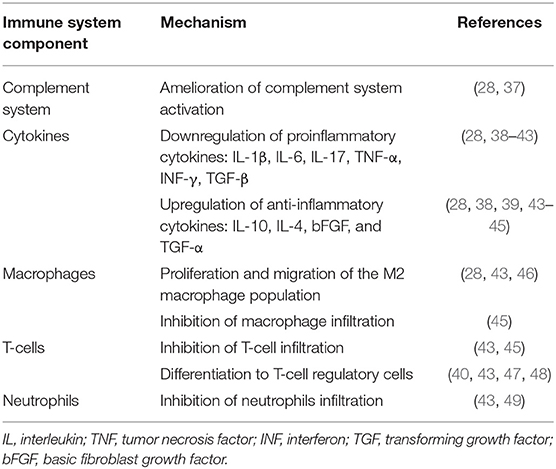
在AKI的情况下,MSC可对受损肾脏发挥保护作用并改善组织损伤。MSC的有益作用在注射后早期就显而易见,可归因于以下旁分泌相关机制(表1和图1):
- M2巨噬细胞CD68/CD163数量增加。如上所述,这些M2巨噬细胞具有抗炎和促再生特性。
- 从促炎细胞因子TNF-α和 IL-1β 转变为抗炎细胞因子IL-10,同时归巢粘附分子、细胞内粘附分子 (ICAM-1) 和血管细胞粘附分子 1 (VCAM-1) 的表达有利。
- 对补体系统过度激活和膜攻击复合物产生的相关细胞损伤有抑制作用。
- 释放促血管生成生长因子,如 VEGF 和增殖生长因子 (IGF、EGF),促进细胞修复和促进细胞再生。
- 外泌体——细胞间通讯领域最令人兴奋的发现之一。外泌体是大多数真核细胞产生的膜结合细胞外囊泡。它们的直径约为30-120纳米(大约相当于脂蛋白的大小),含有其来源细胞的各种分子成分,包括蛋白质、mRNA和miRNA或双链DNA 。最近的研究表明,施用MSCs衍生的外泌体可以改善AKI环境中预期的肾脏损伤。
- 表观遗传效应——基因表达的转变。Xie等人证明,调节细胞凋亡的Klotho基因的过度表达可增强MSCs在AKI环境中的保护作用。Chen等人证明,MSCs在AKI环境中的保护作用可能与TNF诱导基因6蛋白表达有关。这种蛋白质除了具有抗炎作用外,还能促进肾小管上皮细胞增殖。
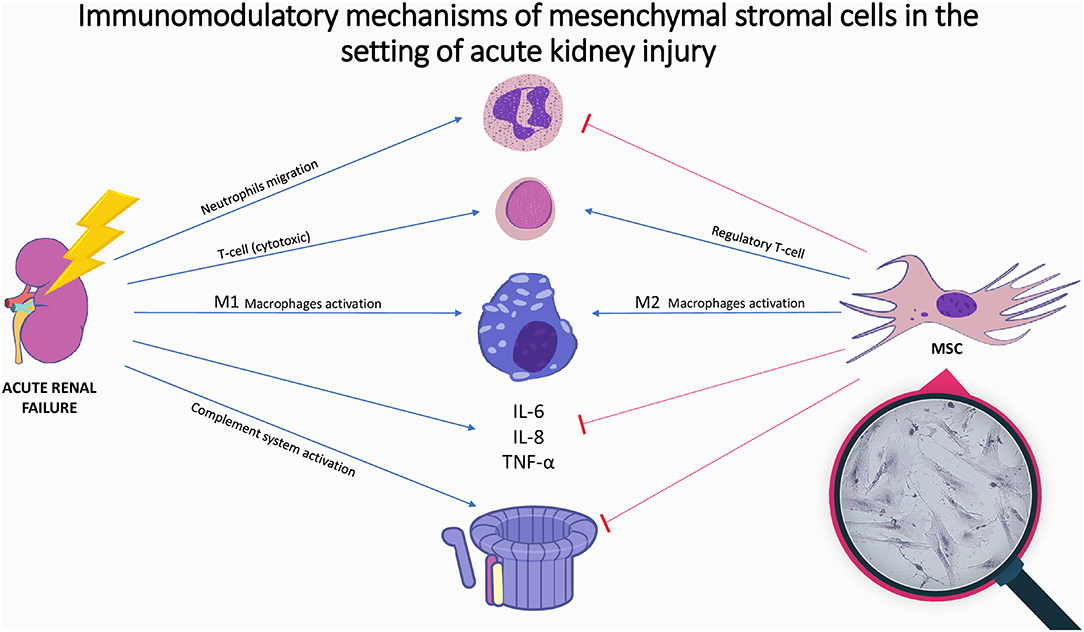
急性肾损伤的免疫机制和间充质基质细胞的免疫调节作用的说明。急性肾损伤伴有炎性细胞因子增加、补体激活和免疫细胞激活。间充质基质细胞抑制细胞因子释放、补体系统激活和中性粒细胞迁移,同时促进 M2抗炎巨噬细胞和调节性T细胞增殖;
尽管临床前研究的知识体系不断增长,但关于间充质干细胞治疗急性肾损伤的临床数据仍然很少。最近的一项研究使用MSCs治疗心脏术后患者,未发现其对术后AKI有益。这一不幸结果可归因于MSCs的给药时间。在最接近 IRI开始时给药MSCs时可获得最佳效果。基于人类常用的血液标志物(血清肌酐和尿素)对AKI的检测通常较晚,在AKI和肾小管坏死已经确诊之后。在这种情况下,当损伤已经确诊时,MSCs的潜在免疫学益处可能可以忽略不计。此外,MSCs本身也可能因过度激活的补体系统而受损。
除AKI外,越来越多的证据表明间充质干细胞在治疗慢性肾病 (CKD) 方面也有益。尽管迄今为止进行的临床研究纳入的患者数量相对较少,但MSC能够防止肾功能随时间推移而恶化,这一证据看起来很有希望。
在患有慢性糖尿病肾病的患者中,与安慰剂相比,同种异体移植MSCs可改善肾功能。这种效果可归因于血管生成和组织再生所需的VEGF和IGF-1的旁分泌,以及控制过度激活的免疫反应的抗炎作用 ( 在大多数CKD出现严重硬化之前会出现这种反应) 。
MSC可能对肾移植后患者产生有益作用的相关临床情况之一是肾移植后患者。在移植后不久,IRI是AKI的主要原因之一。由于MSC具有上述免疫调节作用,临床前试验已取得令人鼓舞的结果,目前临床研究正在进行中。
当前可用的间充质干细胞安全数据
在临床环境中使用MSCs存在一些安全问题。
第一个问题与给药技术有关。当通过静脉 (IV) 给药时,大多数细胞位于肺部。当肺毛细血管被这些细胞阻塞时,就会出现通气和呼吸困难。因此,应避免使用高浓度的高剂量MSCs 。
第二个问题与在给药供体细胞时将免疫系统暴露于外来细胞有关。幸运的是,MSCs不会刺激强烈的免疫反应,因为它们只表达HLA-DR,但缺乏其他HLA分型。在一项CKD试验中,没有患者产生持续的供体特异性抗HLA抗体。特别是,胎儿MSCs本质上具有非常低的免疫原性,可用于克服这一潜在障碍。
最后一个问题与注射到活体中的多能细胞的增殖和分化有关,它们有可能转化为恶性细胞。这种担心可能无关紧要,因为基质细胞需要特殊的环境和信号因子才能充当干细胞并分化,并且通常在给药后无法存活。无论如何,为了解决这种情况,需要进行更多长期跟踪的研究。
尽管仍缺乏具有长期随访的临床试验,但一些临床前试验已解决了安全性问题。到目前为止,无论是临床前研究还是临床研究,均未报告严重不良反应。
总结和未来展望
关于间充质干细胞有益生理效应的持续累积数据为目前仅通过支持疗法治疗的疾病提供了新的治疗机会。虽然其他类型的干细胞(如造血干细胞)已用于临床实践,但有关MSC的临床数据仍然很少。
在急性肾损伤的情况下,间充质干细胞通过其旁分泌作用可以调节过度激活的炎症反应的危险结果。间充质干细胞治疗急性肾损伤为未来的新型疗法带来了希望,更好地了解这些细胞的免疫生物学效应将有助于开发新的治疗策略。
参考资料:Zilberman-Itskovich S and Efrati S (2020) Mesenchymal Stromal Cell Uses for Acute Kidney Injury—Current Available Data and Future Perspectives: A Mini-Review. Front. Immunol. 11:1369. doi: 10.3389/fimmu.2020.01369
免责说明:本文仅用于传播科普知识,分享行业观点,不构成任何临床诊断建议!杭吉干细胞所发布的信息不能替代医生或药剂师的专业建议。如有版权等疑问,请随时联系我。



 浙公网安备 33010202002429号
浙公网安备 33010202002429号 官方微信公众号
官方微信公众号